हृदयाचे स्मॅड. 24-तास रक्तदाब निरीक्षण (डॉक्टरांसाठी प्रशिक्षण पुस्तिका)
रूग्णांची तपासणी करताना पारंपारिकपणे एक-वेळचे मोजमाप स्वीकारले जाते रक्तदाब(बीपी) नेहमी त्याची खरी मूल्ये प्रतिबिंबित करू नका, कल्पना देऊ नका दैनिक गतिशीलताम्हणून, धमनी उच्च रक्तदाबाचे निदान करणे, उच्च रक्तदाब वाढविणारी औषधे निवडणे, त्यांची प्रभावीता (विशेषत: एकाच वापरासह) आणि उपचारांची पर्याप्तता यांचे मूल्यांकन करणे कठीण आहे.
रुग्णांच्या बऱ्यापैकी लक्षणीय संख्येत, डॉक्टरांना भेट देताना, आणि अनेकदा मध्ये क्लिनिकल सराव, एकल मापनासह, उच्च रक्तदाब क्रमांक आढळतात, कधीकधी 20-40 मिमी एचजी. घरी मोजण्यापेक्षा जास्त. काहीवेळा याचा उच्चरक्तदाब म्हणून चुकीचा अर्थ लावला जातो, परंतु अधिक वेळा "प्रभाव" म्हणून पांढरा कोट" सामान्य मानवी क्रियाकलापांदरम्यान 24-तास ब्लड प्रेशर मॉनिटरिंग (ABPM) हा परिणाम दूर करण्यास, निदानाची गुणवत्ता सुधारण्यास आणि उपचारांची आवश्यकता आणि युक्ती योग्यरित्या निर्धारित करण्यात मदत करते.
याव्यतिरिक्त, एबीपीएम खोट्या-नकारात्मक प्रकरणे ओळखण्यास मदत करते जेव्हा, एकल रक्तदाब मोजमापाने, सामान्य मूल्ये प्राप्त केली जातात आणि रुग्णांना सामान्य मानले जाते, जरी ते उच्च रक्तदाबाचे असतात, कारण दिवसभर निरीक्षण केल्यावर ते उच्च रक्तदाब संख्या दर्शवतात.
उपचारांच्या आधुनिक पद्धतींसह उच्च रक्तदाब(GB) निवडणे आवश्यक आहे औषधे, 24 तास पुरेसा रक्तदाब पातळी राखण्यास सक्षम. त्याच वेळी, अँटीहाइपरटेन्सिव्ह थेरपीच्या गुणवत्तेचे मूल्यांकन करण्यासाठी एक पद्धत म्हणून एबीपीएमचे महत्त्व फारसे मोजले जाऊ शकत नाही.
बीपी मॉनिटरिंगसाठी संकेत.
24 तास किंवा त्याहून अधिक काळ रक्तदाबाचे निरीक्षण करणे हे केवळ धमनी उच्च रक्तदाब (एएच) च्या उपचारांच्या परिणामकारकतेचे निदान आणि परीक्षण करण्यासाठीच नाही तर विविध तणावपूर्ण परिस्थिती, आहार, मद्यपान, धूम्रपान, शारीरिक हालचालींच्या रक्तदाबावरील परिणामाचा अभ्यास करण्यासाठी देखील वापरले जाऊ शकते. क्रियाकलाप, आणि सह औषधोपचारइ.
ABPM ही एकमेव नॉन-आक्रमक परीक्षा पद्धत आहे जी परवानगी देते:
दिवसा, जागरण आणि झोपेच्या वेळी रक्तदाबाची पातळी आणि चढ-उतार याबद्दल माहिती मिळवा;
निशाचर उच्च रक्तदाब असलेल्या रुग्णांना ओळखा ज्यांना लक्ष्यित अवयवांचे नुकसान होण्याचा धोका वाढतो;
औषधाच्या डोस दरम्यान रक्तदाब कमी करण्याच्या पर्याप्ततेचे मूल्यांकन करा;
औषधाच्या प्रभावाच्या शिखरावर रक्तदाब कमी होण्याच्या अनुपस्थितीचे निरीक्षण करा किंवा त्यापूर्वी अपुरी घट झाली. पुढचे पाऊल, जे विशेषतः दररोज वापरासाठी डिझाइन केलेले दीर्घ-अभिनय अँटीहाइपरटेन्सिव्ह औषधे वापरताना महत्वाचे आहे;
कमी झालेल्या किंवा वाढलेल्या रक्तदाब परिवर्तनशीलतेच्या रूग्णांना ओळखा (रात्री अपुरा किंवा जास्त घट) आणि केवळ दिवसाच नव्हे तर रात्रीच्या वेळी देखील रक्तदाबावर त्याचा प्रभाव लक्षात घेऊन अँटीहाइपरटेन्सिव्ह औषधाची निवड आणि प्रिस्क्रिप्शनचा निर्णय घ्या.
ABPM सूचित केले आहे:
ज्या रुग्णांमध्ये "ऑफिस" हायपरटेन्शन किंवा "व्हाइट कोट" हायपरटेन्शनचा संशय आहे आणि उपचारांची आवश्यकता ठरवली पाहिजे;
बॉर्डरलाइन धमनी उच्च रक्तदाब असलेल्या रुग्णांना, गरजेचे समर्थन करण्यासाठी औषधोपचार;
लक्षणात्मक धमनी उच्च रक्तदाबासाठी (मूत्रपिंड, अंतःस्रावी उत्पत्ती इ.);
गर्भवती महिलांमध्ये उच्च रक्तदाब, गर्भवती महिलांमध्ये नेफ्रोपॅथी;
उच्च रक्तदाब असलेले रुग्ण, पारंपारिक रक्तदाब मोजमापानुसार अँटीहाइपरटेन्सिव्ह औषधांच्या विविध गटांसह उपचारांना प्रतिरोधक;
अनेक आपत्कालीन परिस्थितीत (उच्च रक्तदाब संकट, तीव्र मायोकार्डियल इन्फेक्शन, तीव्र विकार सेरेब्रल अभिसरण, subarachnoid hemorrhages, इ.);
न्यूरोकिर्क्युलेटरी डायस्टोनियासाठी (शरीराच्या क्षैतिज स्थितीपासून उभ्या स्थितीत संक्रमणाशी संबंधित रक्तदाबातील स्थिती बदल ओळखणे आणि त्याउलट);
हायपोटेन्शनसाठी, ज्यामध्ये अँटीहाइपरटेन्सिव्ह औषधांचा समावेश आहे;
निशाचर एनजाइना आणि श्वासोच्छवासाच्या विफलतेदरम्यान रक्तदाबातील बदलांचे मूल्यांकन करण्यासाठी;
स्लीप एपनिया सिंड्रोम असलेले रुग्ण;
कार्बोहायड्रेट आणि लिपिड चयापचय विकार असलेले रुग्ण;
डाव्या वेंट्रिक्युलर मायोकार्डियल हायपरट्रॉफी असलेले रुग्ण;
आगामी प्रमुख शस्त्रक्रिया हस्तक्षेपापूर्वी तपासणी दरम्यान (अनेस्थेसिया, शस्त्रक्रिया आणि पोस्टऑपरेटिव्ह कालावधी दरम्यान हेमोडायनामिक विकारांच्या जोखमीचे मूल्यांकन करण्यासाठी);
आजारी सायनस सिंड्रोम असलेल्या रुग्णांमध्ये (सायनस नोड अटकसह).
मिळविण्यासाठी विश्वसनीय माहितीरक्तदाब निरीक्षण करताना, ते टाळण्याची शिफारस केली जाते ठराविक चुका, ज्यामुळे मापन परिणामांचे विकृतीकरण होऊ शकते:
क्लिनिकल सत्यापन उत्तीर्ण न केलेल्या उपकरणाचा वापर;
कफची चुकीची निवड;
देखरेख दरम्यान कफ विस्थापन;
तपशीलवार रुग्ण डायरीचा अभाव;
डेटा विश्लेषणादरम्यान झोपेची आणि जागे होण्याची वेळ चुकीची दर्शविली;
दरम्यान रक्तदाब परिवर्तनशीलतेचे विश्लेषण मोठ्या संख्येनेअयशस्वी मोजमाप;
यंत्राच्या ऑपरेशनमुळे आणि प्रक्रियेच्या खराब सहिष्णुतेमुळे झोपेचा गंभीर त्रास झाल्यास रात्रीच्या वेळी रक्तदाब मूल्यांचे विश्लेषण;
विश्लेषणासाठी रक्त काढण्यासह गहन निदान तपासणी दरम्यान निरीक्षण;
सह रुग्णांमध्ये रक्तदाब निरीक्षण स्पष्ट उल्लंघनताल (एट्रियल फायब्रिलेशनचा कायमस्वरूपी प्रकार, मोठ्या संख्येनेएक्स्ट्रासिस्टोल्स प्रति तास 400 पेक्षा जास्त किंवा 7-8 प्रति मिनिट इ.).
प्रेशर मॉनिटर्सचे प्रकार.
डॉक्टरांना भेडसावणाऱ्या समस्यांचे निराकरण करण्यासाठी आणि ABPM च्या परिणामांचे योग्य मूल्यांकन करण्यासाठी, ऑपरेटिंग तत्त्वे आणि वापरलेल्या प्रेशर मॉनिटर्सच्या डिझाइनचे ज्ञान आवश्यक आहे.
सर्व रूग्णवाहक ब्लड प्रेशर मॉनिटर्स धमनी क्लॅम्प झाल्यानंतर रक्त प्रवाह पुनर्संचयित करणे आणि कफमध्ये दबाव सोडणे हे शोधून कार्य करतात. कफमध्ये हवेच्या फुगवणुकीदरम्यान दाब मोजण्यासाठी काही मॉनिटर्समध्ये वापरलेले तत्त्व फुगवलेले परिणाम देते, कारण धमनीच्या भिंतीच्या लवचिकतेवर मात करण्यासाठी जेव्हा ती संकुचित केली जाते तेव्हा, जहाजातील दाबापेक्षा जास्त दबाव निर्माण करणे आवश्यक आहे, विशेषतः जेव्हा ते स्क्लेरोटिक असते.
रक्तवाहिनीद्वारे रक्त प्रवाह पुनर्संचयित करण्याचा क्षण निश्चित करण्यासाठी, विविध पद्धती वापरल्या जाऊ शकतात: व्हॉल्यूमेट्रिक किंवा इलेक्ट्रोप्लेथिस्मोग्राफी, फोटोप्लेथिस्मोग्राफी (प्रसारित किंवा परावर्तित प्रकाशात कार्य करणारे सेन्सर आणि ऑक्सिहेमोग्लोबिनच्या देखाव्याला प्रतिसाद देणारे), अल्ट्रासोनिक रक्त प्रवाह शोधक, कॅपेसिटिव्ह पल्स ट्रान्सड्यूसर, सेन्सर रेकॉर्डिंग समस्थानिक मंजुरी इ. .
रक्तदाब निरीक्षणासाठी घालण्यायोग्य उपकरणे डिझाइन करताना या सर्व पद्धती लागू होत नाहीत. प्रतिबाधा प्रणाली, उदाहरणार्थ, ज्यामध्ये धमनीद्वारे रक्त प्रवाह पुनर्संचयित करणे रिओग्राफिक पद्धतीद्वारे नियंत्रित केले जाते, बाह्यरुग्ण प्रॅक्टिसमध्ये केवळ ऑपरेशनच्या जटिलतेमुळेच नव्हे तर अपर्याप्तपणे लहान परिमाणांमुळे देखील वापरलेले आढळले नाही. उपकरणे
डॉपलर इफेक्टवर आधारित अल्ट्रासाऊंड सेन्सर देखील कमी आवाजाची प्रतिकारशक्ती आणि धमनीवर रक्त प्रवाह सेन्सर ठेवण्यास अडचणींमुळे रुग्णवाहिका रक्तदाब निरीक्षण प्रणालींमध्ये वापरले जात नव्हते.
प्रथम व्यावसायिक रूग्णवाहक रक्तदाब मॉनिटर्सने कफमध्ये तयार केलेल्या विशेष मायक्रोफोनचा वापर करून कोरोटकॉफ ध्वनी शोधण्याच्या आधारावर ध्वनिक मापन पद्धत वापरली. कफ लावण्यासाठी धमनीवर मायक्रोफोनचे अचूक स्थान आणि सर्व मोजमापांसाठी त्याची स्थिती राखणे आवश्यक आहे, जे दिवसा साध्य करणे खूप कठीण आहे.
तथापि, ही पद्धत, जरी ती सर्वात व्यापक बनली आहे आणि संदर्भ पद्धत मानली जात असली तरी, डायस्टोलिक दाब (APd) मोजण्याच्या अपुर्या अचूकतेमुळे वापरकर्त्यांना नेहमी समाधान देत नाही, जेव्हा त्रुटी 10−20% पर्यंत पोहोचू शकतात. याव्यतिरिक्त, कोरोटकॉफ ध्वनींच्या उत्पत्तीची यंत्रणा आणि त्यांचे मोठेपणा आणि वारंवारता वैशिष्ट्यांचे अवलंबन, तसेच धमन्यांच्या लवचिक गुणधर्मांवरील देखावा आणि गायब होण्याचा क्षण पूर्णपणे समजला नाही.
ध्वनिक मापन तत्त्वावर तयार केलेले मॉनिटर्स बाह्य आवाज आणि हस्तक्षेपापासून पुरेसे संरक्षित नसतात जे जेव्हा त्यात स्थित मायक्रोफोनसह कफ कपड्यांवर घासतात तेव्हा उद्भवते. त्यामुळे त्यांनी उत्पादन सुरू केले एकत्रित प्रणालीईसीजीच्या एकाचवेळी नोंदणीसह, ज्यामध्ये मायक्रोप्रोसेसर प्रेशर व्हॅल्यूशी संबंधित आहे या वस्तुस्थितीद्वारे आवाज प्रतिकारशक्ती सुनिश्चित केली जाते, फक्त तेच टोन जे इलेक्ट्रोकार्डिओसिग्नलच्या आर वेव्हशी वेळेत जुळतात आणि इतर ध्वनिक घटनांना कलाकृती म्हणून ओळखले जाते.
ध्वनिक मापन तत्त्वासह दाब मॉनिटर्सचे तोटे सूचीबद्ध केलेल्यांपुरते मर्यादित नाहीत. कफमध्ये बांधलेले सेन्सर संवेदनशील असतात यांत्रिक नुकसान, अनेकदा तुटलेल्या पायझोसेरामिक क्रिस्टल किंवा तुटलेल्या तारांमुळे अयशस्वी होतात.
रूग्णवाहक निरीक्षण प्रणालींमध्ये वापरण्यासाठी अधिक योग्य असल्याचे आढळले ऑसिलोमेट्रिक पद्धत. ऑसीलेटरी सिस्टीम, उदाहरणार्थ मेडीटेक (हंगेरी) मधील AVRM-02 मॉनिटर, बर्याच प्रमाणात व्यापक बनल्या आहेत, कारण ते आवाजासाठी व्यावहारिकदृष्ट्या असंवेदनशील आहेत आणि आपल्याला त्याच्या अचूक स्थितीबद्दल काळजी न करता सहजपणे आणि द्रुतपणे कफ लावण्याची परवानगी देतात. ओसीलेटरी पद्धतीचा एक महत्त्वाचा फायदा म्हणजे सरासरी दाब (बीपी) निर्धारित करण्याची क्षमता, ज्याबद्दलची माहिती उच्च रक्तदाबाच्या विविध प्रकारांची प्रगती समजून घेण्यासाठी आणि अवलंबित्व निश्चित करण्यासाठी आवश्यक आहे. रक्तदाबप्रभाव पासून बाह्य घटकआणि उपचारात्मक क्रियाकलाप. असे मॉनिटर्स असलेल्या रुग्णांमध्ये रक्तदाब नियंत्रित करण्यासाठी योग्य आहेत कमकुवत नाडी, मंद कोरोटकॉफ आवाज किंवा कमी रक्तदाब.
oscillatory पद्धतीवर आधारित उपकरणे सिस्टोलिक (BP) आणि सरासरी (BP) रक्तदाब मोजतात. एमएपी हे डीकंप्रेशन दरम्यान पहिल्या स्पंदनाच्या क्षणी कफमधील दाब मानले जाते आणि एमएपी हा जास्तीत जास्त मोठेपणा असलेल्या दोलनांच्या देखाव्याशी संबंधित दबाव आहे. डायस्टोलिक प्रेशर (DBP) ची गणना कफमधील हवेच्या स्पंदनांचे मोठेपणा आणि आकाराच्या स्वयंचलित विश्लेषणावर आधारित अल्गोरिदम वापरून केली जाते जी सहसा विकास कंपन्यांद्वारे गुप्त ठेवली जाते.
इतर डिझाईन्सच्या मॉनिटर्समध्ये, बहुतेकदा डायस्टोलिक प्रेशरमध्ये पल्स प्रेशरचा 1/3 जोडून रक्तदाब स्वयंचलितपणे मोजला जातो.
अलीकडे, रक्तदाब निर्धारित करण्यासाठी पल्स-डायनॅमिक पद्धतीसह मॉनिटर्स दिसू लागले आहेत. उदाहरणार्थ, अमेरिकन कंपनी “पल्स मेट्रिक” च्या “डीनापल्स” मॉनिटर्समध्ये, मोठेपणाऐवजी, कफमधील प्रत्येक वायु दोलनाचे विश्लेषण करताना तथाकथित “आकार” किंवा समोच्च मूल्यांकन पद्धत वापरली जाते. , धमनीमधील एक नाडी लहरी पेटंट पद्धतीने तयार केली जाते आणि त्यातून BPs आणि BPd मोजले जाते आणि BPsr ची गणना 2/3 डायस्टोलिकला 1/3 सिस्टोलिक जोडून आपोआप केली जाते.
प्रत्येक आकुंचनासाठी पुनर्रचना केलेल्या नाडी लहरींचे संगणक स्क्रीनवर प्रदर्शित करा आणि वैयक्तिक विश्लेषणत्यांचा आकार अनियमित (अॅरिथमिक) आकुंचन शोधण्यास अनुमती देतो, जे मोजमापांच्या अचूकतेचे मूल्यांकन करण्यास मदत करते.
ABP आणि ADP ची स्वतःची मूल्ये, कोणत्याही अप्रत्यक्ष पद्धतीद्वारे निर्धारित केली जातात, ही धमनीच्या आतील दाबाची आकडेवारी नाहीत. या अधिक दबाव सारखे, जे रक्त प्रवाह थांबवण्यासाठी आणि धमनीद्वारे नाडी लहरींचा प्रसार करण्यासाठी किंवा वर ऐकलेल्या टोनचे स्वरूप बदलण्यासाठी कफमध्ये तयार केले पाहिजे. ही प्रेशर व्हॅल्यूज, जरी ती खऱ्यांशी थेट प्रमाणात असली तरी, अजूनही लक्षणीयरीत्या जास्त आहेत आणि कफ लावलेल्या ठिकाणी, रुग्णाची स्थिती आणि वापरलेल्या उपकरणांच्या प्रकारानुसार त्यांचे पूर्णपणे स्थानिक आणि सशर्त महत्त्व आहे. तथापि, या आकडेवारीकडे दुर्लक्ष करू नये, कारण ... ते स्थिती वैशिष्ट्यीकृत करण्यासाठी महत्वाचे असू शकतात रक्तवहिन्यासंबंधी प्रणालीआणि सर्वसाधारणपणे रक्त परिसंचरण.
त्याच वेळी, रक्तदाबाचे मूल्य निरपेक्ष असते आणि ते धमनीच्या भिंतीची स्थिती, मऊ उती आणि अंगाचे आवरण आणि कफच्या गुणधर्मांवर अवलंबून नसते.
ऑसिलोमेट्रिक ब्लड प्रेशर मॉनिटरिंग सिस्टम देखील कमतरता नसतात. त्यांचा वापर करताना, मोजमापाच्या वेळी, ज्या अंगावर कफ लावला जातो त्याची स्थिरता सुनिश्चित करणे अनिवार्य आहे. म्हणून, काही कंपन्या, विशेषत: शिलर कंपनी (स्वित्झर्लंड), दोलन दाब मॉनिटर्स तयार करतात, जे आवाज प्रतिकारशक्ती वाढविण्यासाठी ऑसिलोमेट्रिक आणि ध्वनिक पद्धतींचे संयोजन वापरतात.
वरवर पाहता, रक्तदाब मॉनिटर्स विकसित करताना, ऑसीलेटरी आणि इलेक्ट्रोकार्डियोग्राफिकचे संयोजन वापरणे अधिक उचित आहे किंवा, शेवटचा उपाय म्हणून, ध्वनिक आणि इलेक्ट्रोकार्डियोग्राफिक, परंतु तिन्ही पद्धतींपेक्षा चांगले, जसे की इनकार्ट (सेंट पीटर्सबर्ग) मधील एकत्रित मॉनिटर्स "कार्डिओटेक्निका-4000−AD" मध्ये केले जाते, ज्याचा उद्देश ECG आणि रक्तदाब दोन्हीचे निरीक्षण करण्यासाठी आहे. हे लक्षात घेतले पाहिजे की ब्लड प्रेशर मॉनिटर्सचा वापर, ज्यामध्ये ईसीजी केवळ स्पंदन किंवा कोरोटकॉफ ध्वनींच्या अचूक ओळखीवर लक्ष ठेवण्यासाठी कार्य करते, पूर्णपणे आर्थिकदृष्ट्या न्याय्य नाही, कारण त्यासाठी डिस्पोजेबल ईसीजी इलेक्ट्रोड खरेदी करणे आवश्यक आहे, ज्यामुळे त्याची किंमत वाढते. अभ्यास. परंतु, मोठ्या आवाजाच्या प्रतिकारशक्तीबद्दल धन्यवाद, शारीरिक हालचाली दरम्यान रक्तदाब मोजणे त्यांच्या मदतीने केले जाऊ शकते.
आधुनिक रूग्णवाहक रक्तदाब मॉनिटर्समध्ये, हवा आपोआप कफमध्ये विशिष्ट, पूर्वनिर्धारित मूल्यापर्यंत फुगवली जाते. जर हे मूल्य लक्षणीयपणे सिस्टोलिक रक्तदाब ओलांडत असेल किंवा ते पोहोचत नसेल, तर वारंवार मोजमाप करताना डिव्हाइस आपोआप कफमध्ये तयार केलेल्या दाबाचे प्रमाण समायोजित करते.
मापन, एक नियम म्हणून, डीकंप्रेशन दरम्यान दिलेल्या प्रोग्रामनुसार चालते, जे वेगवेगळ्या अल्गोरिदमनुसार होते. काही मॉनिटर्समध्ये, कफमध्ये दाब सोडण्याची गती असमान असते - प्रथम दाब हळूहळू सोडला जातो, आणि रक्तदाब निश्चित केल्यानंतर - वेगवान, इतरांमध्ये वेग एकसमान असतो - प्रत्येकी 2-3 मिमी एचजी. पल्स बीटवर, तिसरे म्हणजे ते आपोआप समायोजित केले जाते, दाब आणि हृदय गती यावर अवलंबून, जे श्रेयस्कर आहे, कारण सतत एकसमान स्त्राव असलेल्या प्रणाली रक्तदाब मोजण्याच्या प्रक्रियेस विलंब करतात, विशेषत: जेव्हा दुर्मिळ नाडी, आणि रुग्णामध्ये अस्वस्थता निर्माण करते. डीकंप्रेशन रेट वाढल्याने ब्रॅडीकार्डियामध्ये अधिक लक्षात येण्याजोग्या मोजमाप चुका होऊ शकतात.
मॉनिटर्सद्वारे दाब मोजण्याची अचूकता सहसा वापरकर्त्याद्वारे नियंत्रित केली जात नाही, कारण उत्पादकांद्वारे याची हमी दिली जाते आंतरराष्ट्रीय आवश्यकताआणि मानके.
मॉनिटर्समध्ये सॉफ्टवेअर किंवा यांत्रिक माध्यमांच्या उपस्थितीद्वारे रुग्णाची सुरक्षितता सुनिश्चित केली जाते जे आपोआप कॉम्प्रेसरची शक्ती बंद करतात आणि कफमधील दबाव कमी करतात जेव्हा जास्तीत जास्त परवानगीयोग्य दाब मूल्ये किंवा अंगभूत कम्प्रेशन वेळ, अंगभूत रिअलद्वारे नियंत्रित केला जातो. -वेळ घड्याळ, ओलांडली आहे. याव्यतिरिक्त, मॉनिटर्स कंप्रेसरच्या मॅन्युअल आपत्कालीन शटडाउन आणि प्रेशर रिलीझसाठी बटणासह सुसज्ज केले जाऊ शकतात.
सर्वेक्षण पद्धत.
मॉनिटर स्थापित करण्यापूर्वी, रुग्णाला अभ्यासाची उद्दिष्टे आणि उद्दिष्टे, तसेच दबाव मापन मोडसह परिचित करणे आवश्यक आहे.
कफ खांद्याच्या मधल्या तिसर्या भागावर, शक्यतो पातळ शर्टवर ठेवला जातो, जो स्वच्छतेच्या कारणांसाठी आवश्यक असतो, तसेच वारंवार कंप्रेशनमुळे अस्वस्थता किंवा त्वचेची जळजळ टाळण्यासाठी. कफ आच्छादित करणे पातळ फॅब्रिककोणत्याही प्रकारे मोजमापांच्या अचूकतेवर परिणाम करत नाही. अधिक संशोधन प्रा. ए.आय. यारोत्स्कीने दाखवले की जेव्हा भिन्न परिस्थितीमोजमाप (कापूस लोकर आणि पट्टीच्या थराने कफ लावणे), जेव्हा जास्तीत जास्त दोलन दिसून येते तेव्हा दबाव मूल्य नेहमीच सारखेच असते.
रुग्णाच्या झोपेची आणि जागे होण्याची वेळ लक्षात घेऊन मोजमापांची वारंवारता प्रोग्राम करण्याचा सल्ला दिला जातो.
शिफारशींनुसार कार्यरत गटराष्ट्रीय कार्यक्रम NBREP (यूएसए, 1990), दिवसभरातील मोजमापांची एकूण संख्या किमान 50 असावी. बहुतेकदा, रक्तदाब मोजमाप दर 15 मिनिटांनी एकदा केले जाते. दिवसाआणि रात्री दर 30 मिनिटांनी एकदा.
मध्ये रक्तदाब वाढण्याचा दर अभ्यासण्यासाठी सकाळचे तासजागृत झाल्यानंतर 1-2 तासांसाठी मोजमापांची वारंवारता 1 वेळा प्रति 10 मिनिटांपर्यंत वाढविण्याची शिफारस केली जाते.
180-190 मिमी एचजी पेक्षा जास्त रक्तदाब असलेल्या रुग्णांची तपासणी करताना. कला. मॉनिटरच्या ऑपरेशनशी संबंधित अस्वस्थता आणि झोपेच्या व्यत्ययाबद्दल तक्रारींची संख्या वाढत आहे. अशा परिस्थितीत, मोजमापांमधील अंतर 30 मिनिटांपर्यंत वाढविण्याचा सल्ला दिला जातो. दिवसा आणि 60 मिनिटांपर्यंत. रात्री (ए.एल. मायस्निकोव्ह रिसर्च इन्स्टिट्यूट ऑफ कार्डियोलॉजीच्या शिफारशी). हे सांख्यिकीय दृष्ट्या होऊ शकत नाही लक्षणीय बदलदैनंदिन रक्तदाब प्रोफाइलचे मुख्य निर्देशक आणि मुख्यतः परिवर्तनशीलता निर्देशकांवर परिणाम करतात.
सामान्यतः, कफ फुगवला जात असताना रुग्ण रात्रीच्या वेळी क्वचितच जागे होतात. पण चिडखोर आणि सहज उत्तेजित होणाऱ्या रुग्णांना रात्री झोपेच्या गोळ्या घेण्याचा सल्ला दिला जाऊ शकतो.
बीपी मॉनिटरिंगच्या परिणामांचे मूल्यांकन.
तुम्ही प्रेशर मॉनिटरिंगच्या परिणामांचे मूल्यमापन करण्यास सुरुवात करण्यापूर्वी, तुम्हाला वापरलेल्या डिव्हाइसचे ऑपरेटिंग तत्त्व जाणून घेणे आवश्यक आहे आणि हे लक्षात ठेवा की ऑस्कल्टरी पद्धत रक्तदाब अगदी अचूकपणे निर्धारित करते, परंतु रक्तदाब निर्धारित करण्यात त्रुटी 10-20% पर्यंत पोहोचू शकते. ओसीलेटरी पद्धतीमुळे सर्व दाब वैशिष्ट्ये अगदी अचूकपणे मोजणे शक्य होते, जरी सिस्टोलिक आणि विशेषतः डायस्टोलिक दाब मोजण्यात त्रुटी देखील शक्य आहेत.
WHO ने 140/90 mmHg ची शिफारस केलेली मूल्ये सामान्यतः सामान्यच्या वरची मर्यादा म्हणून घेतली जातात. काही मॉनिटर्स रात्रीच्या वेळेसाठी कमी संख्या देतात किंवा उच्च रक्तदाब थ्रेशोल्ड बदलण्याची क्षमता किंवा 120-180 mmHg च्या श्रेणीतील बीपीसाठी सशर्त मानक देतात. आणि रक्तदाब 70-110 मिमी एचजी.
च्या अनुषंगाने आंतरराष्ट्रीय मानके, जर उपकरणाने 24 तासांसाठी प्रोग्राम केलेल्या समाधानकारक मोजमापांपैकी किमान 80% प्रदान केले असेल तर परीक्षेचे निकाल पुढील विश्लेषणासाठी योग्य मानले जाऊ शकतात.
खालील क्रमाने परिणामांचे मूल्यांकन करणे उचित आहे:
- ट्रेंड, कफ प्रेशर दोलन आणि पुनर्रचना केलेल्या धमनी नाडी लहरींचे व्हिज्युअल मूल्यांकन (उपलब्ध असल्यास).
- आलेख किंवा डिजिटल तक्त्यांचा वापर करून निरीक्षण कालावधीत रक्तदाब, रक्तदाब, रक्तदाब, रक्तदाब, रक्तदाब, हृदय गती आणि हृदय गती यांची कमाल, किमान आणि सरासरी मूल्यांचे मूल्यांकन आणि (आवश्यक असल्यास) त्यांचे संपादन.
- निर्दिष्ट पॅरामीटर्सच्या वितरणाच्या हिस्टोग्रामचे विश्लेषण.
- मध्ये रक्तदाब परिवर्तनशीलतेचे मूल्यांकन भिन्न कालावधीदिवस
- संपूर्ण निरीक्षण कालावधीसाठी सांख्यिकीय विश्लेषण, पॅरामीटर्समधील दिवस आणि रात्रीचे चढउतार, तसेच कोणत्याही निवडलेल्या कालावधीसाठी डेटाचे सांख्यिकीय विश्लेषण, कमाल, किमान आणि सरासरी मूल्ये आणि मानक विचलन दर्शवितात.
- विविध गणना केलेले संकेतक आणि निर्देशांक वापरून जागृतपणा आणि झोपेच्या दरम्यान "शरीरावरील ओव्हरलोड" चे मूल्यांकन.
- रक्तदाबात सकाळच्या वाढीचा वेग आणि परिमाण यांचे मूल्यांकन.
CIDIAN Rhythm of Hell.
सामान्य रूग्णांमध्ये आणि सौम्य किंवा मध्यम उच्च रक्तदाब असलेल्या रूग्णांमध्ये, रक्तदाबात भिन्न सर्कॅडियन फरक दिसून येतो. जास्तीत जास्त रक्तदाब मूल्ये सामान्यत: दिवसाच्या वेळेत नोंदविली जातात, नंतर हळूहळू कमी होतात, मध्यरात्रीनंतर थोड्याच वेळात किमान पोहोचतात आणि नंतर जागृत झाल्यानंतर पहाटेच्या वेळेस जोरदारपणे वाढतात. रक्तदाबाची ही गतिशीलता, काही प्रमाणात, सहानुभूतीशील मज्जासंस्थेच्या क्रियाकलापांद्वारे निर्धारित केली जाते, कारण ते रक्ताच्या प्लाझ्मामध्ये नॉरपेनेफ्रिनच्या एकाग्रतेतील सर्कॅडियन बदलांशी जुळते. म्हणून, एबीपीएम डेटाचे विश्लेषण करताना, संपूर्ण निरीक्षण कालावधीसाठी जास्तीत जास्त आणि किमान रक्तदाब कधी नोंदवला गेला हे विशेषत: लक्षात घेणे उचित आहे.
रक्तदाब पातळी आणि दिवसा त्यांचे चढउतार, तसेच दिवसाच्या आणि रात्रीच्या मूल्यांचे गुणोत्तर, मोठ्या प्रमाणावर रुग्णांच्या शारीरिक हालचालींद्वारे निर्धारित केले जाते. हे नोंदवले गेले आहे की रक्तदाबामध्ये दररोज सौम्य चढ-उतार असलेल्या लोकांमध्ये हृदय व रक्तवाहिन्यासंबंधी रोग सामान्य आहेत. आमच्या मते, हे निरीक्षण बहुधा एखाद्या रोगाच्या उपस्थितीद्वारे स्पष्ट केले जाऊ शकते जे रुग्णाला दैनंदिन शारीरिक क्रियाकलाप मर्यादित करण्यास भाग पाडते.
म्हणून, प्रभावाचा अभ्यास करणे विविध स्तर शारीरिक क्रियाकलापरक्तदाबातील दैनंदिन चढउतार, रूग्णवाहक निरीक्षणाद्वारे आढळून आलेले, ही समस्या स्पष्ट करू शकतात आणि निर्णय घेण्यास मदत करू शकतात उपचारात्मक युक्त्याअशा रुग्णांमध्ये.
झोपेच्या दरम्यान रक्तदाबात शारीरिक घट न होणे हे एथेरोस्क्लेरोटिक गुंतागुंत आणि डाव्या वेंट्रिक्युलर हायपरट्रॉफीच्या वाढीसह तसेच स्वायत्त मज्जासंस्थेच्या बिघडलेल्या कार्याशी संबंधित आहे.
जर, 24-तासांच्या रक्तदाब बदलांमधील ट्रेंडचे विश्लेषण करताना, दोलनांचे मोठेपणा आणि टप्प्यांचे मूल्यांकन केले गेले, तर त्याच्या नियमनातील व्यत्ययाबद्दल माहिती मिळू शकते. हे नोंदवले गेले आहे की निरोगी लोकांमध्ये रक्तदाबातील दैनंदिन फरक सामान्यतः हृदयाच्या गतीतील फरकांशी जवळून संबंधित असतात. रुग्णांमध्ये, उदाहरणार्थ, मध्ये महाधमनी च्या coarctation सह ठराविक ठिकाण, ज्यामध्ये दोन्ही सिस्टोलिक आणि डायस्टोलिक दबाववरच्या अंगात लक्षणीय प्रमाणापेक्षा जास्त आहे, रक्तदाब भिन्नतेच्या विश्लेषणात रक्तदाब आणि रक्तदाब आणि हृदय गती आणि रक्तदाब यांच्या टप्प्यांमधील पृथक्करण दिसून येते. बीपी आणि एचआरमधील फेज डिसॉसिएशनसह बीपी आणि बीपीची दिवसा प्रतिक्रिया वाढल्याने, यशस्वी शस्त्रक्रियेनंतरही, महाधमनी कोऑरक्टेशन असलेल्या रुग्णांमध्ये बीपीचे बिघडलेले बॅरोफ्लेक्स नियंत्रण दिसून येते.
BP चा सकाळचा वाढीचा दर.
सकाळी 4 ते सकाळी 10 या कालावधीत, रात्रीच्या किमान मूल्यांपासून दिवसाच्या पातळीपर्यंत रक्तदाबात तीव्र वाढ दिसून येते, जी वर नमूद केल्याप्रमाणे, सहानुभूती-अधिवृक्क प्रणालीच्या सर्केडियन सक्रियतेसह आणि वाढीशी एकरूप होते. रक्ताच्या प्लाझ्मामध्ये नॉरपेनेफ्रिनची एकाग्रता. म्हणून, दैनंदिन रक्तदाब चढउतारांच्या ट्रेंडचे विश्लेषण करताना, सकाळच्या वेळेकडे लक्ष देणे आवश्यक आहे, कारण यावेळी सेरेब्रोव्हस्कुलर आणि कोरोनरी गुंतागुंत होऊ शकते.
रक्तदाब आणि रक्तदाब यांच्या कमाल आणि किमान मूल्यांमधील फरक आणि वेळेच्या अंतराने या मूल्यांमधील फरक विभाजित करून गतीने रक्तदाब वाढण्याची तीव्रता निर्धारित केली जाते. हे स्थापित केले गेले आहे की निरोगी व्यक्तींपेक्षा उच्च रक्तदाब असलेल्या रुग्णांसाठी सकाळी रक्तदाब वाढण्याचे मोठे मूल्य आणि दर अधिक वैशिष्ट्यपूर्ण आहे.
रुग्णांच्या वयानुसार रक्तदाब वाढण्याची तीव्रता आणि वेग यांचे अवलंबित्व देखील शोधले गेले: 60 वर्षांपेक्षा जास्त वयाच्या लोकांमध्ये या निर्देशकांची सर्वोच्च मूल्ये आहेत.
काही संशोधकांनी हलक्या उच्च रक्तदाबाचे निदान करण्यासाठी निकष स्थापित केले आहेत जेव्हा जागृत झाल्यावर 50% किंवा त्याहून अधिक रक्तदाब 140/90 पेक्षा जास्त होतो आणि 50% किंवा अधिक रात्रीचे मोजमाप 120/80 mmHg पेक्षा जास्त असते. .
BP चे परिवर्तनशीलता.
रक्तदाब, सर्व शारीरिक मापदंडांप्रमाणे, चढउतार (परिवर्तनशीलता) द्वारे दर्शविले जाते. 24-तास मॉनिटरिंग दरम्यान रक्तदाब परिवर्तनशीलता बहुतेक वेळा मानक विचलन म्हणून मोजली जाते सरासरी आकारकिंवा दररोज, दिवस आणि रात्र त्याच्या परिवर्तनशीलतेचे गुणांक. रक्तदाब परिवर्तनशीलतेचे मूल्यांकन करताना, डायरीच्या अनुषंगाने रुग्णाची क्रियाकलाप, त्याचा मूड आणि इतर घटक विचारात घेणे आवश्यक आहे.
रक्तदाब परिवर्तनशीलता कमीत कमी एका कालावधीत सामान्य मूल्यांपेक्षा जास्त असल्यास ती वाढलेली मानली जाते.
बहुतेक लोकांमध्ये, रक्तदाब चढ-उतारांची एक बायफासिक लय असते, जी सामान्य आणि उच्च रक्तदाब असलेल्या दोन्ही रूग्णांमध्ये रात्रीच्या वेळी रक्तदाब कमी करते आणि त्याची तीव्रता वैयक्तिकरित्या बदलू शकते. biphasic रक्तदाब लय तीव्रता दिवस-रात्र फरक किंवा रक्तदाब आणि रक्तदाब दैनंदिन निर्देशांक द्वारे मूल्यांकन केले जाते.
परिणामांचे सादरीकरण सांख्यिकीय विश्लेषणमोजमाप आपल्याला काही निर्देशकांची गणना करण्यास अनुमती देते जे धमनी उच्च रक्तदाबचे निदान सुलभ करतात.
1. “दैनिक निर्देशांक” (SI),रक्तदाब परिवर्तनशीलता प्रतिबिंबित करते, टक्केवारी म्हणून दिवसा आणि रात्रीच्या सरासरी रक्तदाब मूल्यांमधील फरक दर्शवते. सामान्य मूल्ये“दैनिक निर्देशांक” 10−25%, म्हणजे रात्रीचा रक्तदाब दिवसाच्या सरासरीपेक्षा किमान 10% कमी असावा. रात्रीच्या वेळी 10-22% ची दाब कमी करणे इष्टतम मानले जाते. रात्रीच्या वेळी रक्तदाब कमी होणे हा सर्कॅडियन लयचा अविभाज्य भाग आहे आणि दिवसाच्या वेळी सरासरी रक्तदाबावर अवलंबून नाही.
कार्बोहायड्रेट सहिष्णुता बिघडलेल्या रूग्णांमध्ये, उच्च रक्तदाब नसलेल्या मधुमेह मेल्तिस प्रकार I आणि II असलेल्या रूग्णांमध्ये आणि उच्च रक्तदाब असलेल्या रूग्णांमध्ये, दुय्यम उच्च रक्तदाब (फेओक्रोमोसाइटोमा, मूत्रपिंडाचा उच्च रक्तदाब, जुनाट मूत्रपिंड निकामी), तसेच वृद्धापकाळात.
उच्च रक्तदाबाचा आनुवंशिक इतिहास असलेल्या काही सामान्य रूग्णांना रात्रीच्या वेळी अपुरा किंवा जास्त प्रमाणात कमी होण्यासह रक्तदाबाच्या सर्केडियन लयमध्ये अडथळा येतो.
एसआय मूल्यांवर अवलंबून, रुग्णांचे खालील गट वेगळे केले जातात:
रात्रीच्या वेळी रक्तदाबात सामान्य घट असलेले “डिपर” रुग्ण, ज्यामध्ये SI 10-20% आहे;
अपुरा निशाचर रक्तदाब कमी असलेले "नॉन-डिपर" रुग्ण, ज्यामध्ये एसआय 10% पेक्षा कमी आहे;
"ओव्हर-डिपर" रुग्णांना रात्रीच्या वेळी रक्तदाब जास्त प्रमाणात कमी होतो, ज्यामध्ये एसआय 20% पेक्षा जास्त आहे;
निशाचर उच्च रक्तदाब असलेल्या "नाईट-पीकर" व्यक्ती, ज्यांचे रात्रीचे रक्तदाब दिवसा पेक्षा जास्त असते आणि एसआय नकारात्मक मूल्ये.
SI मूल्यातील घट यासाठी वैशिष्ट्यपूर्ण आहे पुढील पॅथॉलॉजी:
प्राथमिक उच्च रक्तदाब (कॅरोटीड धमन्यांच्या एथेरोस्क्लेरोटिक जखमांसह);
हायपरटेन्शनच्या घातक कोर्सचे सिंड्रोम;
क्रॉनिक रेनल फेल्युअर, रेनोव्हस्कुलर हायपरटेन्शन;
अंतःस्रावी पॅथॉलॉजी (कॉन्स रोग, इटसेन्को-कुशिंग रोग, फिओक्रोमासायटोमा, मधुमेह मेल्तिस);
गर्भवती महिलांमध्ये उच्च रक्तदाब, गर्भवती महिलांमध्ये नेफ्रोपॅथी (प्रीक्लेम्पसिया, एक्लॅम्पसिया);
रक्तसंचय हृदय अपयश;
मूत्रपिंड किंवा हृदय प्रत्यारोपणानंतरची स्थिती;
उच्च रक्तदाब (मूत्रपिंड, मायोकार्डियम) मध्ये लक्ष्यित अवयवांचे नुकसान.
रात्रीच्या वेळी अपुरा रक्तदाब कमी होण्यासह सर्केडियन लय गडबड देखील खालील गोष्टींशी संबंधित आहे:
स्ट्रोकची उच्च घटना;
डाव्या वेंट्रिक्युलर मायोकार्डियल हायपरट्रॉफीचा वारंवार विकास;
डाव्या वेंट्रिकलची असामान्य भूमिती;
ह्दयस्नायूमध्ये रक्ताची गुठळी होऊन बसणे "नॉन-डिपर" महिलांमध्ये कोरोनरी धमनी रोग आणि मृत्यूचे प्रमाण जास्त आहे;
मायक्रोअल्ब्युमिनूरियाची वारंवारता आणि तीव्रता मूत्रपिंडाच्या नुकसानाचे सर्वात पहिले चिन्हक;
सीरम क्रिएटिनिन पातळी;
रेटिनोपॅथीची तीव्रता;
स्लीप एपनिया सिंड्रोम (जे 20-50% उच्च रक्तदाब असलेल्या रुग्णांमध्ये आढळते).
बिघडलेल्या रीनल फंक्शनच्या प्रकरणांमध्ये, SI ची जबरदस्त टक्केवारी 10% पेक्षा कमी असते आणि सर्वात गंभीर प्रकरणांमध्ये, SI नकारात्मक होते. तथापि, कमी झालेल्या एसआयची तपासणी सूचीबद्ध पॅथॉलॉजीजपैकी एकाची उपस्थिती स्पष्टपणे दर्शवत नाही, परंतु त्याची वारंवारता सामान्य एसआय असलेल्या रुग्णांपेक्षा लक्षणीय आहे.
वरवरच्या, उथळ झोपेने, औषध-प्रेरित सह SI मध्ये घट होऊ शकते धमनी हायपोटेन्शन.
रात्रीच्या वेळी रक्तदाबात जास्त प्रमाणात घट असलेल्या रुग्णांमध्ये, इस्केमिक गुंतागुंत, जे सहवर्ती कोरोनरी पॅथॉलॉजी आणि जखमांसह विशेषतः धोकादायक आहे कॅरोटीड धमनी, आणि निशाचर हायपोटेन्शन आणि परिणामी, इस्केमिया बिघडण्याच्या जोखमीमुळे दीर्घ-कार्य करणारी औषधे वापरताना सावधगिरीची आवश्यकता आहे.
दुय्यम उच्च रक्तदाब असलेल्या रूग्णांमध्ये, स्वायत्त मज्जासंस्थेचे बिघडलेले कार्य, वृद्धांमध्ये आणि हृदय प्रत्यारोपणानंतर रूग्णांमध्ये सर्कॅडियन रक्तदाब परिवर्तनशीलता कमी दिसून येते.
हायपरटेन्शन असलेल्या बहुतेक रुग्णांसाठी उच्च रक्तदाब परिवर्तनशीलता वैशिष्ट्यपूर्ण आहे आणि लक्ष्यित अवयवांच्या नुकसानासाठी स्वतंत्र जोखीम घटक मानली जाऊ शकते.
रक्तदाबाची केवळ परिपूर्ण मूल्येच नाही तर दिवसभरातील एकूण वेळ देखील जेव्हा तो वाढतो. महत्वाचे घटकहृदय व रक्तवाहिन्यासंबंधी गुंतागुंत होण्याचा धोका.
2. हायपरटेन्सिव्ह (हायपोटोनिक) "टेम्पोरल इंडेक्स" (HVI), निरीक्षणाच्या एकूण कालावधीपासून किती टक्के वेळेत (किंवा मोजमापाच्या किती टक्केवारीत) रक्तदाब सामान्यपेक्षा जास्त (खाली) होता हे दर्शविते आणि दिवसाच्या सामान्यची पारंपारिक मर्यादा 140/90 (सरासरी दिवसाचा रक्तदाब) मानली जाते. = 135/85), आणि रात्रीसाठी 120/80 मिमी एचजी. (सरासरी रात्रीचा रक्तदाब = 115/72), जे संपूर्ण दिवसासाठी सरासरी रक्तदाब मूल्य देते = 130/80 मिमी एचजी.
विविध डेटानुसार, बहुतेक निरोगी व्यक्तींमध्ये GVI 10 ते 20% पर्यंत असते आणि 25% पेक्षा जास्त नसते. 25% पेक्षा जास्त रक्तदाबासाठी GVI स्पष्टपणे पॅथॉलॉजिकल मानले जाते, जे उच्च रक्तदाब किंवा लक्षणात्मक उच्च रक्तदाबाचे निदान करण्यासाठी कारण देते. जेव्हा दिवसा आणि रात्री GVI किमान 50% असते तेव्हा स्थिर उच्च रक्तदाबाचे निदान केले जाते.
प्राप्त झालेल्या रुग्णाची उपस्थिती अँटीहाइपरटेन्सिव्ह थेरपी, 25% वरील GVI उपचाराची अपुरी प्रभावीता दर्शवते.
गंभीर धमनी उच्च रक्तदाब मध्ये, जेव्हा सर्व मोजमापांच्या दरम्यान रक्तदाब आकृत्या पारंपारिक मानकांच्या स्थापित मर्यादा ओलांडतात, तेव्हा GVI 100% च्या बरोबरीचे होते आणि लक्ष्यित अवयवांच्या दाब ओव्हरलोडच्या वाढीचे वस्तुनिष्ठपणे प्रतिबिंबित करणे थांबवते.
3. “क्षेत्र निर्देशांक” (IP)किंवा हायपरबेरिक (प्रेशर लोड), हायपरटोनिक लोड शरीरावर काय परिणाम करते हे दर्शविते, उदा. 24-तासांच्या कालावधीत रुग्णाला किती काळ रक्तदाब वाढतो आणि तो सरासरी मर्यादेच्या वरच्या मर्यादेपेक्षा किती वेळा ओलांडतो (ग्राफमध्ये हे सामान्य पातळीच्या वरच्या वक्र अंतर्गत क्षेत्र आहे) मिमी एचजी * तास) किंवा अविभाज्य दाब *वेळ हे क्षेत्र केवळ दबाव वाढीच्या तीव्रतेवर अवलंबून नसून भागाच्या कालावधीवर देखील अवलंबून असल्याने, दिवसा आणि रात्रीच्या भागांचे विश्लेषण करताना आणि तुलनात्मक मूल्यांकन करताना हे लक्षात घेतले पाहिजे. उपचारादरम्यान आयपी.
हायपरटेन्सिव्ह टाईम इंडेक्सच्या संयोगाने क्षेत्र निर्देशांक आपल्याला अँटीहाइपरटेन्सिव्ह थेरपीच्या प्रभावीतेचा न्याय करण्यास अनुमती देतो, परंतु या निर्देशकांचे मूल्यांकन करताना, दिवसा किंवा उठताना आणि उठताना रक्तदाब यादृच्छिक अल्पकालीन वाढीकडे लक्ष देणे आवश्यक आहे. रात्री उठणे आणि आवश्यक असल्यास, त्यांना विश्लेषणातून वगळा.
या लेखात, लेखकाने मुख्य मुद्द्यांचा सारांश देण्याचा प्रयत्न केला आहे ज्या डॉक्टरांनी त्यांच्या कामात 24-तास रक्तदाब निरीक्षणाची पद्धत वापरण्यास सुरुवात केली आहे किंवा ज्यांना त्याचे परिणाम मोजण्यात अडचणी येत आहेत त्यांच्याकडे लक्ष दिले पाहिजे. कोणत्याही टिप्पण्या कृतज्ञतापूर्वक प्राप्त केल्या जातील.
दैनिक रक्तदाब निरीक्षण (ABPM) - प्रभावी पद्धतउच्च रक्तदाबाचे निदान. हे आपल्याला पोर्टेबल मॉनिटर वापरून सामान्य परिस्थितीत रक्तदाबच्या दैनिक लयचे मूल्यांकन करण्यास अनुमती देते. ही पद्धत वैद्यकीय संस्थेतील एक-वेळच्या मोजमापांपेक्षा अधिक माहितीपूर्ण आहे आणि आपल्याला वरवर पाहता निरोगी लोकांमध्ये धमनी उच्च रक्तदाब शोधण्याची परवानगी देते.
कोणत्या प्रकरणांमध्ये ते विहित केलेले आहे
उच्च रक्तदाब आणि सतत डोकेदुखी आणि चक्कर येणे यासारख्या लक्षणांसाठी दररोज रक्तदाब निरीक्षण केले जाते.
क्लिनिकमध्ये खरे परिणाम मिळणे नेहमीच शक्य नसते. उदाहरणार्थ, एखाद्या व्यक्तीचा रक्तदाब दिवसातून एकदा वाढू शकतो, परंतु डॉक्टरांच्या भेटीच्या वेळी वाचन सामान्य असेल, तर रुग्ण उच्च रक्तदाबाचा असेल. अशा परिस्थितीत, रक्तदाबाचे दैनंदिन निरीक्षण करणे आवश्यक आहे, आणि नंतर डिव्हाइस वाढीची वेळ रेकॉर्ड करेल, ते का झाले हे सूचित करेल आणि बदलाचे मोठेपणा देखील निर्धारित करेल.
याव्यतिरिक्त, जेव्हा एखाद्या व्यक्तीचा रक्तदाब केवळ रुग्णालयातच वाढतो तेव्हा ते डॉक्टरांना भेटतात तेव्हा ही एक सामान्य परिस्थिती आहे. आणि या प्रकरणात, केवळ ब्लड प्रेशर मॉनिटरिंगमध्ये वास्तविक निर्देशक प्राप्त करण्यात मदत होईल नैसर्गिक परिस्थिती.
निरीक्षणासाठी मुख्य संकेतः
- धमनी उच्च रक्तदाब. बहुतेकदा हे सुप्त उच्च रक्तदाब, रात्रीचा दाब वाढणे, पांढरा कोट उच्च रक्तदाब, गर्भधारणेदरम्यान काम करताना वाढलेला रक्तदाब, मेंदूच्या रक्तवहिन्यासंबंधी रोगांमुळे होणारा दुय्यम उच्च रक्तदाब, हृदय अपयश, डाव्या वेंट्रिक्युलर हायपरट्रॉफी आणि चयापचय विकारांसाठी आवश्यक आहे.
- ऑर्थोस्टॅटिक आणि क्रॉनिक आनुवंशिक हायपोटेन्शन.
- स्वायत्त मज्जासंस्थेचे विकार.
- अँटीहाइपरटेन्सिव्ह औषधांसह उच्च रक्तदाब उपचारांचे निरीक्षण करणे.
- वृद्ध लोकांवर उपचार करताना (या प्रकरणात, होल्टर मॉनिटरिंग किंवा 24-तास ईसीजी आवश्यक असू शकते).
- जेव्हा शरीर उच्च रक्तदाब उपचारांसाठी प्रतिरोधक असते.
रक्तदाब निरीक्षणाचा सर्वात सामान्य हेतू म्हणजे उच्च रक्तदाबाच्या उपचारांच्या परिणामकारकतेचे मूल्यांकन करणे हे अँटीहाइपरटेन्सिव्ह औषधांसह आहे.
ABPM साठी, एक विशेष मॉनिटर वापरला जातो, जो आकाराने लहान असतो आणि घातल्यावर जास्त त्रास होत नाही.
पद्धतीचे फायदे
- निर्देशक दीर्घ कालावधीत रेकॉर्ड केले जातात.
- पांढरा कोट सिंड्रोम वगळण्यात आला आहे, कारण व्यक्ती परिचित वातावरणात शांत स्थितीत आहे आणि आरामशीर आहे.
- निर्देशक केवळ दिवसाच नव्हे तर रात्री देखील रेकॉर्ड केले जातात.
- तात्पुरत्या दाब चढउतारांचे निदान करण्याची क्षमता.
- ह्दयस्नायूमध्ये रक्ताची गुठळी होऊन बसणे, स्ट्रोक, यांसारख्या गंभीर आजार असलेल्या रूग्णांच्या उपचारात आवश्यक आहे. उच्च रक्तदाब संकटआणि इतर.
- नैसर्गिक परिस्थितीत दैनंदिन ब्लड प्रेशर मॉनिटरिंगमधून मिळणारा डेटा अधिक अचूक असतो.
- ABPM डेटाच्या आधारे, विकासाचा अंदाज लावणे शक्य आहे हृदय व रक्तवाहिन्यासंबंधी रोग.
- क्लिनिकमध्ये प्राप्त केलेल्या डेटापेक्षा सरासरी दैनिक दाब मूल्ये लक्ष्यित अवयवांच्या नुकसानाशी अधिक जवळून संबंधित आहेत.
- लक्ष्यित अवयवांच्या नुकसानीची चिन्हे गायब होणे हे क्लिनिकल डेटापेक्षा 24-तास रक्तदाब निरीक्षणातून प्राप्त झालेल्या मूल्यांमधील बदलांशी अधिक जवळून संबंधित आहे.
एक-वेळचे रक्तदाब मोजमाप नेहमीच त्याची वास्तविक मूल्ये दर्शवत नाही, त्यामुळे निदान, औषधांची निवड आणि त्यांच्या परिणामकारकतेचे मूल्यांकन करताना अडचणी उद्भवू शकतात. दैनंदिन देखरेख आपल्याला अशा समस्या टाळण्यास अनुमती देते, त्याच्या मदतीने निदान करणे आणि योग्य उपचार लिहून देणे सोपे आहे.
एक वेळचे मोजमाप रक्तदाबातील दैनंदिन चढउतारांची कल्पना देऊ शकत नाही. अशा प्रकारे तुम्ही उच्च रक्तदाब असलेल्या रुग्णाला चुकवू शकता सामान्य दबाव, आणि पांढरा कोट सिंड्रोम असलेल्या निरोगी व्यक्तीला उच्चरक्तदाबाचा धोका आहे.

प्रक्रियेपूर्वी, डॉक्टर रुग्णाला डिव्हाइस कसे वापरावे आणि एबीपीएम दरम्यान काय करावे हे समजावून सांगतात
ही प्रक्रिया आपल्याला अधिक निवडण्याची परवानगी देते प्रभावी उपचारआणि समर्थन करू शकतील अशी औषधे निवडा सामान्य पातळीबीपी 24 तास.
देखरेखीमुळे औषधे किती योग्यरित्या निवडली जातात आणि त्यांची प्रभावीता याचे मूल्यांकन करणे शक्य होते.
ABPM चे तोटे
तोटे प्रामुख्याने प्रक्रियेदरम्यान रुग्णाच्या भावनांशी संबंधित असतात. मुख्य तक्रारी खालीलप्रमाणे आहेत.
- कफ घातल्यावर हात सुन्न होतो.
- कफच्या खाली त्वचेवर चिडचिड आणि डायपर पुरळ देखील दिसतात.
- एक-वेळच्या रक्तदाब मोजमापाच्या विपरीत, 24-तास निरीक्षण ही सशुल्क सेवा आहे.
ते कसे चालते?
एबीपीएम चालवण्यासाठी मॉनिटर्स वापरतात हृदयाची गती, ऑस्कल्टेशन किंवा ऑसिलोग्राफीद्वारे दाब मोजणे. हृदयाची लय विस्कळीत झाल्यास प्रत्येक वैयक्तिकरित्या चुकीचे परिणाम देते, म्हणून एरिथमियासाठी, दोन्ही पद्धती एकत्र करणारी प्रणाली वापरली जाते.
ब्लड प्रेशरचे निरीक्षण करण्यासाठी, वरच्या हाताच्या मध्यभागी एक कफ ठेवला जातो ज्यामध्ये एक नळी जोडलेली असते जी हवा पुरवते आणि सोडते. डिव्हाइसमध्ये एक सेन्सर आहे जो नाडी लहरींसाठी अत्यंत संवेदनशील आहे.
दैनंदिन मोजमापांची संख्या वैयक्तिकरित्या सेट केली जाते आणि रुग्णाची पथ्ये, जागृत होण्याची वेळ आणि रात्रीच्या विश्रांतीवर अवलंबून असते.
सर्वात अचूक परिणाम प्राप्त करण्यासाठी, दररोज किमान 50 मोजमाप घेण्याची शिफारस केली जाते. दिवसा, मोजमाप दर 15 मिनिटांनी, रात्री - दर अर्ध्या तासाने घेतले जाते. जर एखाद्या व्यक्तीचा रक्तदाब ठराविक तासांनी वाढला, तर या काळात, दर दहा मिनिटांनी सुमारे दोन तास मोजले जातात.

प्राप्त डेटावर आधारित, डॉक्टर एक निष्कर्ष काढतो आणि योग्य शिफारसी देतो.
काय मोजले जाते
मॉनिटरिंगसाठी, मॉनिटर्स वापरले जातात - विशेष टोनोमीटर जे मेमरीमध्ये मोठ्या प्रमाणात डेटा रेकॉर्ड करतात आणि संग्रहित करतात: तारखा आणि वेळ, दाब पातळी आणि 100 पेक्षा जास्त मापनांची हृदय गती.
प्रक्रिया पूर्ण झाल्यानंतर, डिव्हाइस सर्व डेटा संगणकावर हस्तांतरित करते, जिथे ते एका विशेष प्रोग्रामद्वारे प्रक्रिया केली जाते. आज, साठी साधे आणि स्वस्त डिव्हाइसेस स्वतंत्र वापर, आणि पूर्णपणे स्वयंचलित कॉम्प्लेक्स मॉडेल.
तयारी कशी करावी
तुम्ही रक्तदाब निरीक्षण सुरू करण्यापूर्वी तुम्हाला तुमची रक्तदाब-कमी करणारी औषधे घेणे थांबवावे लागेल. परंतु डॉक्टरांनी सांगितल्याशिवाय तुम्ही हे स्वतः करू शकत नाही.
IN स्वच्छतेच्या उद्देशानेआणि चिडचिड टाळण्यासाठी, पातळ जाकीटवर कफ घालण्याची शिफारस केली जाते. त्यावर तुम्हाला सैल कपडे घालावे लागतील.

24-तास ब्लड प्रेशर मॉनिटरिंग डिव्हाइस लहान आहे आणि तुमच्या नेहमीच्या जीवनशैलीत व्यत्यय आणणार नाही
ब्लड प्रेशरचे निरीक्षण सामान्य परिस्थितीत त्याचे बदल रेकॉर्ड करण्यासाठी केले जाते, त्यामुळे तुमची जीवनशैली बदलण्याची किंवा विशिष्ट पदार्थांपुरते मर्यादित राहण्याची गरज नाही.
डिव्हाइस कसे कार्य करते, ते योग्यरित्या कसे परिधान करावे आणि मोजमाप दरम्यान आपल्या भावना डायरीमध्ये लिहून ठेवाव्यात हे डॉक्टरांनी रुग्णाला सांगितले पाहिजे. नोंदी फक्त दिवसा केल्या जातात. जसे रुग्णाला असे वाटते की डिव्हाइस रेकॉर्ड करण्यास प्रारंभ करत आहे, त्याने थांबवावे, हात कमी करावा आणि आराम करावा. रेकॉर्डिंग पूर्ण झाल्यावर, तुमच्या डायरीमध्ये एक नोंद करा.
मॉनिटर परिधान करताना, रुग्णाने त्यांच्या सामान्य हालचाली केल्या पाहिजेत, परंतु ट्यूब वाकणार नाही किंवा विकृत होणार नाही याची खात्री करणे लक्षात ठेवा. जर कफ घसरायला लागला तर ते काळजीपूर्वक समायोजित केले जाऊ शकते.
नियम
- प्रक्रियेच्या दिवशी शारीरिक व्यायाम वगळण्यात आला आहे.
- दाब मोजताना, हात शिथिल केला जातो आणि शरीराच्या बाजूने खाली केला जातो.
- चालताना मोजमाप सुरू झाल्यास, तुम्हाला थांबावे लागेल, कफसह आपला हात खाली करा, आराम करा आणि ते पूर्ण होईपर्यंत प्रतीक्षा करा.
- रुग्णामध्ये नकारात्मक प्रतिक्रिया टाळण्यासाठी आणि परिणामी, परिणामाचे विकृत रूप, त्याला मॉनिटर रीडिंग पाहण्याची परवानगी नाही.
- रात्री, एखाद्या व्यक्तीने डिव्हाइसच्या ऑपरेशनबद्दल विचार करू नये, परंतु शांतपणे झोपावे, अन्यथा परिणाम अविश्वसनीय असतील.
- प्रक्रियेदरम्यान, रुग्णाने एक डायरी ठेवली पाहिजे ज्यामध्ये तो रक्तदाब मोजताना त्याच्या भावना नोंदवतो.
विरोधाभास
दैनंदिन रक्तदाब निरीक्षणामध्ये देखील विरोधाभास आहेत, यासह:
- हाताच्या दुखापतीमुळे कॉम्प्रेशन किंवा कफ प्लेसमेंट लागू करण्यास असमर्थता.
- थ्रोम्बोसाइटोपेनिया तीव्रतेत.
- त्वचा रोग जे हात आणि खांद्यावर दिसतात.
- रक्तवाहिन्यांचा कडकपणा किंवा अडथळा ज्यामुळे रक्तदाब मोजण्यात व्यत्यय येतो.
- अंतर्निहित रोगाची गुंतागुंत.
जेव्हा कार्डियाक सिस्टीमचे वहन बिघडलेले असते आणि जेव्हा रक्तदाब पातळी 200 मिमी एचजी पेक्षा जास्त असते तेव्हा सावधगिरीने निरीक्षण केले जाते. स्तंभ
सरासरी मोजणे
ABPM परिणामांचे मूल्यांकन करण्यासाठी ही सर्वात सामान्यतः वापरली जाणारी पद्धत आहे, ज्यामध्ये 24 तासांपेक्षा जास्त, प्रति रात्र (8 तास), प्रतिदिन (11 तास) मूल्ये मोजली जातात. त्यांच्याकडे महान आहे निदान मूल्यआणि विशिष्ट रुग्णाच्या दाब पातळीची कल्पना द्या. या प्रकरणातील मूल्यमापन निकष पारंपारिक रक्तदाब मापनासाठी वापरल्या जाणार्या निकषांपेक्षा वेगळे आहेत.
औषधांच्या उपचारादरम्यान सरासरी मूल्ये निर्धारित केल्याने आम्हाला त्यांच्या प्रभावीतेचे मूल्यांकन करण्याची परवानगी मिळते.
निष्कर्ष
दैनंदिन ब्लड प्रेशर मॉनिटरिंगचा एक-वेळ मॉनिटरिंगचा मुख्य फायदा असा आहे की डॉक्टरांना वास्तविक ब्लड प्रेशर रीडिंग, तसेच विशिष्ट कालावधीत त्याच्या बदलांबद्दल माहिती मिळते, ज्यामुळे योग्य उपचार लिहून देणे शक्य होते. याव्यतिरिक्त, दैनंदिन दाब चढउतारांचे मूल्यांकन केल्याने रोगांचे निदान मोठ्या प्रमाणात सुलभ होते.
हायपरटेन्शन किंवा हायपोटेन्शन म्हणजे काय? बहुतेक वृद्ध लोक या दोन संज्ञांशी परिचित आहेत, कारण वेळ त्याच्या टोल घेते. वय, पर्यावरणशास्त्र, जीवनशैली, वाईट सवयी- हे सर्व आरोग्यावर छाप सोडते. उदाहरणार्थ: हे रोग लहान वयातच प्रकट होऊ लागले. वयाच्या 35-40 व्या वर्षी लोकांना उच्च रक्तदाबाचा त्रास होतो. आजार लहान होत आहेत आणि यामुळे लोकांना उपचार घ्यावे लागतात वैद्यकीय मदत. रक्तदाबातील बदलांशी संबंधित रोगाचे निदान करण्यासाठी डॉक्टरांना, तो एबीपीएम (२४-तास रक्तदाब निरीक्षण) वापरून रुग्णाची तपासणी करेल. हा अभ्यासपूर्णपणे स्वयंचलित, विशेष उपकरण वापरून चालते.
पद्धतीचा इतिहास
24-तास रक्तदाब निरीक्षण ही एक प्रक्रिया आहे जी 1970 पासून लोकप्रिय आहे. या वेळेपर्यंत, दैनंदिन देखरेखीसाठी, उपकरणे वापरली जात होती ज्यामध्ये रुग्णाने स्वतःच कफमध्ये हवा पंप केली पाहिजे. मध्ये एअर पंपिंग झाले ठराविक वेळ, ज्याची डिव्हाइसने वैशिष्ट्यपूर्ण आठवण करून दिली ध्वनी सिग्नलटाइमर ब्रॅचियल आर्टरीमध्ये आक्रमकपणे कॅथेटर टाकून रक्तदाब मोजणारे उपकरण तयार करण्याचा प्रयत्न झाला, परंतु हे तंत्र लोकप्रिय होऊ शकले नाही.
रक्तदाब निरीक्षण यंत्रकेवळ 1970 च्या दशकात एक स्वयंचलित यंत्र विकसित केले गेले होते जे, एक मिनी-संगणक वापरून, रुग्णाच्या रक्तदाबावरील डेटा दिवसभर वाचू शकते. हे दिवस आणि रात्र दोन्ही कार्य करते, डॉक्टरांना उच्च किंवा कमी रक्तदाबाचे चित्र पाहण्याची परवानगी देते.
दबाव कसा मोजला जातो?
कार्डिओलॉजीमध्ये ABPM ही एक अपरिहार्य निदान पद्धत मानली जाते, कारण ती डॉक्टरांना वेगवेगळ्या रुग्णांच्या ओझ्याखाली रक्तदाबात बदल पाहण्यास मदत करते. सुरुवातीला, रुग्णाच्या खांद्याच्या मधल्या तिसऱ्या भागावर एक कफ ठेवला जातो, जो रक्तदाब मोजण्यासाठी उपकरणाच्या नेहमीच्या कफशी संबंधित असतो. पुढे, ते रजिस्टरशी जोडलेले आहे, जो भाग हवा पुरवठ्यासाठी जबाबदार आहे. दुसऱ्या बाजूला, कफ एका सेन्सरशी जोडलेला असतो जो रक्तदाब नोंदवतो. संकलित केलेला डेटा डिव्हाइसच्या मेमरीमध्ये रेकॉर्ड केला जातो. जेव्हा दैनंदिन रक्तदाब निरीक्षण पूर्ण केले जाते, तेव्हा डॉक्टर केवळ एकत्रित परिणाम संगणकावर हस्तांतरित करू शकतात. परिणामांचे विश्लेषण केल्यानंतर, तो एक निष्कर्ष काढतो.
या तंत्राचा वापर करून निदानासाठी संकेत
एबीपीएम ब्लड प्रेशरमधील किरकोळ बदल नोंदवते, म्हणून डॉक्टर अनेकदा रुग्णांना निदानाच्या दिवसासाठी डायरी ठेवण्याची शिफारस करतात. एका डायरीमध्ये, एखाद्या व्यक्तीने दिवसभरातील भार रेकॉर्ड केला पाहिजे - उठण्यापासून झोपेपर्यंत. डॉक्टरांनी हे समजून घेतले पाहिजे: रुग्णाला कोणत्या ताणतणावात किंवा ताणतणावात रक्तदाब कमी होणे किंवा वाढणे जाणवते. दैनंदिन रक्तदाब निरीक्षणासाठी संकेतांची संपूर्ण यादी आहे:
- उच्च रक्तदाब असलेल्या रुग्णांमध्ये रक्तदाब नियंत्रण,
- स्थितीचे प्राथमिक विश्लेषण,
- हायपरटेन्सिव्ह औषधे घेणे,
- मधुमेह,
- स्वायत्त मज्जासंस्थेचे पॅथॉलॉजीज,
- स्लीप एपनिया सिंड्रोम,
- ज्यांचा रक्तदाब ठराविक दैनंदिन कालावधीत वाढतो त्यांच्यासाठी निदान,
- जे लोक वारंवार तणाव अनुभवतात त्यांच्यासाठी ABPM चे निदान अनिवार्य असावे,
- गर्भवती महिलांमध्ये प्रीक्लेम्पसियाची शंका,
- गंभीर उच्च रक्तदाब असलेल्या गर्भवती महिलेची आधी तपासणी श्रम(वितरणाची इष्टतम पद्धत निवडण्यासाठी),
- भरतीसाठी रक्तदाब निरीक्षण आणि प्रतिबंधात्मक परीक्षालोकसंख्येचे कार्यरत विभाग.
काही contraindication आहेत का?
स्वयंचलित उपकरणे वापरून रक्तदाब निरीक्षण किती प्रभावी आहे हे महत्त्वाचे नाही, प्रक्रियेसाठी अनेक विरोधाभास आहेत:
- त्वचा रोग ( बुरशीजन्य रोग, लिकेन, एक्जिमा, इ.),
- पेटेचियल पुरळ (त्वचेवर कमी दाबाने दिसून येते),
- रक्त रोग (थ्रॉम्बोसाइटोपेनिया),
- जखम, हाताला जखम,
- रक्तवाहिन्या आणि हातांच्या शिरासंबंधी वाहिन्यांचे संवहनी जखम,
- मानसिक आजार.
बराच वेळ उपकरण धारण केल्याने रोगाचा मार्ग बिघडू शकतो. क्लासिक टोनोमीटर वापरून तुमचा रक्तदाब तपासल्यानंतरच तुम्हाला तुमचा रक्तदाब वाढवणे किंवा कमी करणे आवश्यक आहे.
प्रक्रियेसाठी योग्यरित्या कसे तयार करावे?
प्राप्त झालेल्या परिणामांचे रक्तदाब निरीक्षण आणि विश्लेषण या दोन परस्परसंबंधित संकल्पना आहेत ज्या डायग्नोस्टिक कालावधी दरम्यान रुग्णाच्या जीवनशैलीवर थेट अवलंबून असतात. देखरेखीखाली असलेल्या व्यक्तीने सामान्य जीवनाप्रमाणे शक्य तितक्या नैसर्गिकरित्या वागले पाहिजे. या दिवशी भेट देण्यासारखे नक्कीच नाही. जिमकिंवा दारू प्या. या दोन घटकांमुळे दबाव वाढू शकतो.
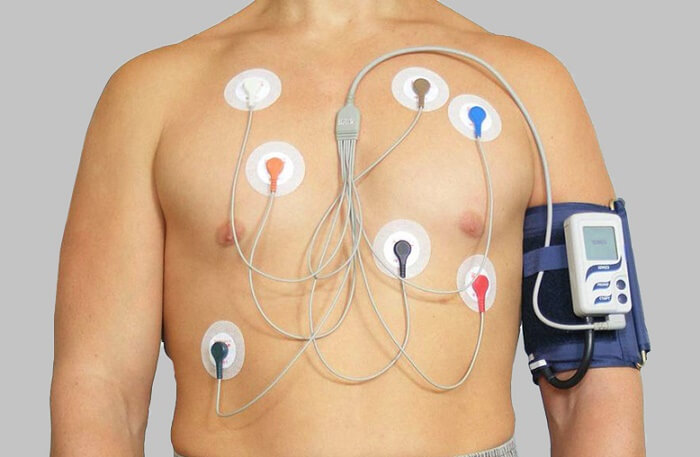 डिव्हाइसची स्थापना
डिव्हाइसची स्थापना तुम्ही डॉक्टरांनी लिहून दिलेली औषधेच घेऊ शकता जोपर्यंत ते रुग्णाच्या डायरीमध्ये सूचित केले जातात. एबीपीएम हे पुन्हा वापरता येण्याजोगे उपकरण आहे, त्यामुळे स्वच्छतेच्या कारणास्तव पातळ लांब बाही असलेले जाकीट घालणे चांगले. कपड्यांचे फॅब्रिक सोपे असावे.
जर एखादी व्यक्ती एबीपीएम मध्ये जाते खाजगी दवाखानाकिंवा एक साधे हॉस्पिटल, मग त्याला त्याच्यासोबत असणे आवश्यक आहे:
- पासपोर्ट,
- बाह्यरुग्ण कार्ड,
- डॉक्टरांची मते,
- वैद्यकीय इतिहासातील विविध अर्क,
- समांतर निदानाचे परिणाम,
- ऐच्छिक आरोग्य विमा पॉलिसी (तुमच्याकडे कंपनीकडून विमा असल्यास VHI),
- दस्तऐवज किंवा लाभांच्या पात्रतेची प्रमाणपत्रे.
किंमत किती आहे? मॉस्को क्लिनिकमध्ये प्रक्रिया पार पाडणे 3000-4000 रूबल दरम्यान बदलू शकते. जर आपण दुर्गम भागांबद्दल बोललो तर किंमत लक्षणीयरीत्या कमी असू शकते.
प्रक्रिया कशी केली जाते?
रक्तदाबाचे निरीक्षण करण्यासाठी, रुग्णाला डिव्हाइस स्थापित करण्यासाठी सकाळी डॉक्टरकडे येणे आवश्यक आहे. फास्टनिंग करण्यापूर्वी, टोनोमीटर वापरून रक्तदाब मोजला जातो आणि इलेक्ट्रोकार्डियोग्राम केला जाऊ शकतो. जर निर्देशक सामान्य मर्यादेत असतील, तर विशेषज्ञ कफ स्थापित करतात आणि पट्ट्यावर मिनी-संगणकाच्या रूपात वाचन यंत्रणा लटकवतात. रुग्णाला आरामदायी करण्यासाठी, मिनी-संगणक पर्समध्ये ठेवता येते. ते तुमच्या बेल्टवर किंवा तुमच्या खांद्यावर टांगले जाऊ शकते.
महत्वाचे! उजव्या हाताच्या लोकांसाठी, कफ टांगला जातो डावा हात, आणि डाव्या हाताच्या लोकांसाठी - उलट.
आवश्यक असल्यास, रुग्णाच्या शरीरावर होल्टर मॉनिटरचे इलेक्ट्रोड जोडले जाऊ शकतात, जे एकाच वेळी त्या दिवसासाठी हृदयाच्या कार्याची गणना करते. रक्तदाब मोजण्यासाठी मॉनिटर सतत काम करतो, वेळोवेळी कफमध्ये हवा पंप करतो.
मॉनिटर स्थापित केल्यावर, रुग्णाला मिनी-संगणकासाठी सर्वात सोयीस्कर स्थान निवडणे महत्वाचे आहे. हे हस्तक्षेप करू नये किंवा संकुचित होऊ नये, उदाहरणार्थ: रुग्णाच्या कामाच्या विशिष्ट स्वरूपामुळे. अनेकदा कार चालवणारे लोक महामार्गावरून प्रवास करतात किंवा बराच वेळबसलेल्या स्थितीत चालते, त्यांच्या खांद्यावर मिनी-संगणक असलेली बॅग ठेवणे त्यांच्यासाठी चांगले आहे. ते लहान होऊ नये कारण त्यात बटणे आहेत.
जर एखाद्या व्यक्तीला वाटत असेल तीक्ष्ण बिघाडकल्याण, तो अनियोजित दाब मापनासाठी बटण दाबू शकतो.
महत्वाचे! दर 20-30 मिनिटांनी हवेचा एक नवीन भाग कफमध्ये प्रवेश करेल, म्हणून या काळात हात खाली करणे चांगले आहे. रात्री, हवा पंपिंग दर तासाला एकदा होते.
स्थापनेनंतर, रुग्णाने नियमांबद्दल विसरू नये:
- दिवसभरातील सर्व क्रियाकलाप रेकॉर्ड करा (नाश्ता, दुपारचे जेवण, उद्यानात जाणे, पायऱ्या चढणे, झोपणे, चित्रपट पाहणे इ.),
- कमीत कमी तणावाच्या काळात आरोग्यामध्ये बदल लक्षात घ्या (डोकेदुखी, मळमळ, चक्कर येणे, अशक्तपणा, हातपाय सुन्न होणे, टिनिटस)
- औषध घेणे रेकॉर्ड करा.
एबीपीएमचे परिणाम डॉक्टरांनी हाताळले पाहिजेत. त्याने डिव्हाइस काढले पाहिजे आणि एकत्रित परिणाम संगणकावर हस्तांतरित केले पाहिजेत. रुग्णाने हे उपकरण घरी काढू नये. एअर पंपिंग अंतराल दरम्यानच्या काळात, एखाद्या व्यक्तीने त्याच्या जीवनशैलीसाठी शक्य तितक्या नैसर्गिकरित्या वागले पाहिजे. दिवसभरात घेतलेल्या सर्व प्रकारच्या शारीरिक हालचाली आणि औषधे लक्षात घेऊन परिणामांचे स्पष्टीकरण सर्वसमावेशकपणे केले पाहिजे.
डीकोडिंग
परिणामांचे स्पष्टीकरण केवळ रक्तदाब पातळीवर आधारित नाही; विश्लेषणामध्ये नाडीचा दर जोडला जातो. रक्तदाब अनेकदा सकाळी आणि दिवसा वाढतो, परंतु रात्री कमी होतो.
 उदाहरण परिणाम
उदाहरण परिणाम मुलांसाठी आणि प्रौढांसाठी दररोज रक्तदाब निरीक्षण केले जाते. डिक्रिप्शन वैशिष्ट्ये:
- प्रौढांमध्ये आदर्श मापदंडरक्तदाब हे 110/70 आणि 140/90 mmHg दरम्यानचे अंतर मानले जाऊ शकते. दिवसा. च्या साठी मुलाचे शरीरदबाव कमी असू शकतो.
- डॉक्टरांनी रात्री आणि दिवसाच्या परिणामांची तुलना करणे आवश्यक आहे. जर आपण सर्वसामान्य प्रमाणाबद्दल बोललो तर सिस्टोलिक आणि डायस्टोलिक रक्तदाबातील चढ-उतारांचा दैनिक निर्देशांक 10-25% च्या आत असावा.
- किमान 1 निर्देशक सर्वसामान्य प्रमाणापेक्षा वर किंवा खाली असला तरीही ABPM सर्वसामान्य प्रमाणातील विचलन शोधू शकतो.
करण्यासाठी रक्तदाब निरीक्षण केले जाते जटिल निदानरुग्ण, त्यामुळे कधीकधी हे उपकरण होल्टर मॉनिटरसह पूरक केले जाऊ शकते.
सल्ला! हे लक्षात ठेवण्यासारखे आहे की वरच्या आणि खालच्या दाबांमधील फरक 53 mmHg पेक्षा जास्त नसावा. कला. जर आपण निरोगी शरीराबद्दल बोललो तर हे सूचक 30-40 mHg पेक्षा जास्त नसावे. कला.
डीकोडिंग कालावधी दरम्यान, डॉक्टर नाडीच्या दाबात वाढ लक्षात घेऊ शकतात. ही स्थिती थायरॉईड ग्रंथी आणि रक्तवाहिन्यांच्या रोगांची उपस्थिती दर्शवते. ज्या लोकांमध्ये नाडीचा दाब वाढलेला असतो, त्यांना उच्च रक्तदाबाच्या गुंतागुंत होण्याचा धोका झपाट्याने वाढतो.
जर रात्रीच्या वेळी रक्तदाब कमी होत नसेल तर ही स्थिती पुढील विकासास सूचित करू शकते:
- मूत्र प्रणालीचे रोग,
- अधिवृक्क ट्यूमर,
- कोरोनरी हृदयरोग,
- मधुमेह,
- न्यूरोसिस,
- स्ट्रोक किंवा हृदयविकाराचा झटका.
निदान कालावधीत काही गैरसोयी आहेत का?
घरी रक्तदाब मोजण्यासाठी, सामान्य टोनोमीटर बहुतेकदा वापरले जातात, परंतु ते केवळ निर्देशक मोजण्याच्या कालावधीत हातावर ठेवले जातात. बर्याचदा या वेळी 1-2 मिनिटांपेक्षा जास्त वेळ लागत नाही.
 वृद्धांसाठी एबीपीएम
वृद्धांसाठी एबीपीएम दैनंदिन निरीक्षणासाठी हे अस्वीकार्य आहे, कारण कफ दिवसभर हातावर एकाच स्थितीत असतो. या काळात, रुग्णाला बर्याच गैरसोयींचा सामना करावा लागू शकतो, परंतु त्या किरकोळ आहेत:
- झोपेच्या वेळी खालच्या हाताला सूज येऊ शकते,
- निदान कालावधी दरम्यान, तुम्ही आंघोळ किंवा शॉवर घेऊ शकत नाही (अगोदर ओले जाऊ शकत नाही),
- रात्रीच्या वेळी एखादी व्यक्ती मिनी-कॉम्प्युटरच्या सिग्नलमुळे जागे होऊ शकते,
- कोपरावर हात वाकताना गैरसोय, उदाहरणार्थ: कार चालवताना किंवा दात घासताना.
या पद्धतीचा वापर करून आधुनिक औषध रुग्णाच्या स्थितीचे परिणाम पाहण्यास सक्षम आहे. रक्तदाब वाढवायचा की कमी करायचा? आता हा प्रश्न बर्याच लोकांसाठी प्रासंगिक नाही, कारण एबीपीएम तुम्हाला हायपोटेन्सिव्ह आणि हायपरटेन्सिव्ह दोन्ही रूग्णांसाठी रक्तदाबातील बदलाचा प्रकार अचूकपणे निर्धारित करण्यास अनुमती देतो.
काय उपयोग?
डिव्हाइस रुग्णाच्या आरोग्याचे चित्र दर्शवते या वस्तुस्थितीव्यतिरिक्त, ते डॉक्टरांना विविध तणावाच्या काळात रुग्णाची स्थिती पाहण्याची परवानगी देते. अनेकांसाठी, रक्तदाब निरीक्षण हा भाग आहे अतिरिक्त परीक्षा. लोक कधीकधी पांढर्या कोटमधील डॉक्टरांना घाबरतात, म्हणून ते चिंताग्रस्त होतात, ज्यामुळे रक्तदाब वाढतो. या स्थितीला "व्हाइट कोट सिंड्रोम" असे नाव देण्यात आले.
जेव्हा हा सिंड्रोम असलेली व्यक्ती डॉक्टरांना पाहते तेव्हा तो आपोआप घाबरतो आणि काळजी करतो. भीतीची भावना इतकी मोठी असू शकते की रोगाचे चित्र पाहणे कठीण आहे. ही पोर्टेबल निदान पद्धत रुग्णाला आराम करण्यास आणि सामान्य जीवनशैली जगण्यास अनुमती देते. यामुळे दीर्घकालीन गैरसोय होणार नाही, म्हणून ही पद्धत सर्वात लोकप्रिय मानली जाते.
दैनंदिन रक्तदाब निरीक्षण ही एक निदान पद्धत आहे जी हृदय व रक्तवाहिन्यासंबंधी आणि मध्यवर्ती मज्जासंस्था, थायरॉईड ग्रंथी आणि मूत्रपिंड यांच्या रोगांवर उपचार करण्यासाठी वापरली जाते.
या लेखातून तुम्ही शिकाल: एबीपीएम म्हणजे काय, दररोज रक्तदाब निरीक्षणासाठी संकेत, अशा अभ्यासाद्वारे कोणते रोग शोधले जाऊ शकतात. प्रक्रिया कशी चालते, रुग्णाने काय करावे, परिणामांचे स्पष्टीकरण.
लेख प्रकाशन तारीख: 04/06/2017
लेख अद्यतनित तारीख: 05/29/2019
दैनंदिन रक्तदाब निरीक्षण ही एक निदान प्रक्रिया आहे. यामध्ये विशेष उपकरण वापरून दिवसभर रक्तदाब वारंवार मोजला जातो.
हे आपल्याला दिवसा आणि रात्रीच्या दबावातील बदलांचे विश्लेषण करण्यास अनुमती देते: ते नेहमी वाढते (कमी होते), कोणत्या प्रकारच्या क्रियाकलाप दरम्यान आणि किती वाढते (कमी होते), रात्री बदलते का. काही उपकरणे केवळ रक्तदाबच नव्हे तर हृदय गती देखील मोजतात.
हृदयरोगतज्ज्ञ किंवा थेरपिस्टद्वारे तपासणीसाठी संदर्भ दिला जातो.
वापरासाठी संकेत
ज्या रुग्णांची तक्रार आहे त्यांना ही प्रक्रिया लिहून दिली जाते:
- थकवा;
- डोकेदुखी, चक्कर येणे;
- दृष्टी कमी होणे, डोळ्यांसमोर डाग;
- आवाज किंवा कानात वाजणे, कान भरलेले.

एबीपीएम ज्या व्यक्तीकडे नाही अशा व्यक्तीला देखील लिहून दिले जाऊ शकते अप्रिय लक्षणे, परंतु जेव्हा डॉक्टर दाब मोजतात तेव्हा ते उंचावले जाते. याचे कारण "पांढरा कोट" ही घटना असू शकते: हे एक वैयक्तिक वैशिष्ट्य आहे जे डॉक्टरांच्या विशिष्ट मनोवैज्ञानिक प्रतिक्रियेमध्ये व्यक्त केले जाते. "पांढरा कोट" इंद्रियगोचर असलेली व्यक्ती कोणत्याही वेळी जास्त काळजी करू लागते वैद्यकीय हाताळणीत्यामुळे त्याचा रक्तदाब आणि हृदय गती वाढते. दैनंदिन देखरेखीचा वापर करून रक्तदाब आणि हृदय गती मोजणे आम्हाला निदानावरील या घटनेचा प्रभाव वगळण्याची परवानगी देते.
प्रक्रिया आपल्याला धमनी उच्च रक्तदाब (उच्च रक्तदाब) ओळखण्याची परवानगी देते, तसेच प्राथमिकपणे त्याचे कारण - अंतर्निहित रोग निर्धारित करते. पुढील परीक्षांदरम्यान याची पुष्टी होते. ही पद्धत क्रॉनिक हायपोटेन्शन (धमनी हायपोटेन्शन) - कमी रक्तदाब निदान करण्यासाठी देखील वापरली जाऊ शकते.
ABPM अनुमती देते:
- किती धोकादायक आहे याचा अंदाज लावा धमनी उच्च रक्तदाबविशिष्ट रुग्णासाठी;
- यामुळे कोणत्या गुंतागुंत होऊ शकतात किंवा आधीच होऊ शकतात हे निर्धारित करा;
- दिलेल्या व्यक्तीसाठी कोणत्या स्तरावर शारीरिक क्रियाकलाप स्वीकार्य आहे हे समजून घ्या;
- आधीच उपचारांसाठी लिहून दिलेली रक्तदाबाची औषधे प्रभावी आहेत की नाही हे निर्धारित करा.

प्रक्रिया पार पाडणे
परीक्षेची प्रगती:
- तुम्ही डॉक्टरांकडे या. हे 24 तास ब्लड प्रेशर मॉनिटरिंगसाठी तुमच्या शरीराला पोर्टेबल डिव्हाइस संलग्न करते. यात कफ (पारंपारिक टोनोमीटर प्रमाणेच), एक कनेक्टिंग ट्यूब आणि डिव्हाइसचा मुख्य भाग असतो, जो प्राप्त केलेला डेटा अंगभूत मेमरीमध्ये रेकॉर्ड करतो (बहुतेकदा डिव्हाइस स्वतःच हार्नेसवर केसमध्ये ठेवले जाते. , जे खांद्यावर टांगलेले आहे किंवा रुग्णाच्या बेल्टला जोडलेले आहे).
- तुम्ही तुमच्या नेहमीच्या वेळापत्रकानुसार दिवसभर जातो, पण तपशीलवार डायरी ठेवा. तेथे तुम्ही दिवसभरात केलेल्या सर्व गोष्टी लिहा, वेळ सूचित करा.
- हे उपकरण दिवसा दर 15 मिनिटांनी आणि रात्री दर 30 मिनिटांनी रक्तदाब मोजते. काहीवेळा हा मध्यांतर जास्त असू शकतो (उदाहरणार्थ, दिवसा प्रत्येक 40 मिनिटांनी आणि रात्री प्रत्येक तासाला), सेटिंग्जवर अवलंबून.
- तुम्हाला कोणतीही औषधे लिहून दिली असल्यास, कृपया तुमच्या डॉक्टरांना सूचित करा. परीक्षेदरम्यान त्यांची नियुक्ती रद्द होऊ शकते. जर डॉक्टरांनी सांगितले की भेट रद्द करण्याची गरज नाही (उदाहरणार्थ, उपचारांच्या परिणामकारकतेचे मूल्यांकन करणे आवश्यक असल्यास), मागील वेळापत्रकानुसार औषधे घ्या आणि आपल्या डायरीमध्ये प्रशासनाची वेळ लिहा. . तुम्हाला कोणत्या टप्प्यावर औषधांचा प्रभाव जाणवला हे देखील तुम्ही लिहू शकता.
- एका दिवसानंतर तुम्ही पुन्हा डॉक्टरांकडे या. तो यंत्र काढतो आणि निकालासाठी कधी यायचे म्हणतो. सामान्यतः, डेटा प्रोसेसिंगला एका दिवसापेक्षा जास्त वेळ लागत नाही.

परिणामांसह, तुम्ही तुमच्या उपचार करणाऱ्या कार्डिओलॉजिस्ट किंवा थेरपिस्टकडे जाता. ABPM डेटाच्या आधारे, तो निदान करू शकतो आणि उच्च रक्तदाबाचे कारण स्पष्ट करण्यासाठी पुढील निदान प्रक्रिया देखील लिहून देऊ शकतो.
रुग्णासाठी मेमो
हे पास करताना निदान प्रक्रियातुम्हाला काही गोष्टी लक्षात ठेवाव्या लागतील.
मूलभूत नियम: जेव्हा डिव्हाइस रक्तदाब मोजण्यास प्रारंभ करते (आपण हा क्षण कफच्या फुगवून ओळखू शकता आणि काही मॉडेल मोजमाप सुरू करण्यापूर्वी सिग्नल सोडतात), थांबा, आपला हात आराम करा आणि खाली करा. अन्यथा, डिव्हाइस दाब मोजण्यात सक्षम होणार नाही, किंवा परिणाम चुकीचा असेल.
डायरी ठेवण्याचे नियम
| दिवसा रेकॉर्ड करणे सुनिश्चित करा | मध्यम शारीरिक हालचालींची वेळ (चौथ्या-पाचव्या मजल्यावर चढणे, 1000 मीटरवरून चालणे) |
|---|---|
| ड्रायव्हिंग वेळ | |
| ताण किंवा वाढीच्या वेळा भावनिक ताण(असे काही असेल तर) | |
| औषधे घेण्याची वेळ | |
| जेवणाची वेळ | |
| ज्या वेळी तुम्हाला कोणतीही अप्रिय लक्षणे जाणवली, तपशीलवार वर्णनही लक्षणे, तुम्ही त्या क्षणी काय करत होता | |
| दिवसा रेकॉर्ड करणे उचित आहे | प्रत्येक दाब मापनाच्या वेळी तुम्ही नेमके काय करत होता? |
| रात्री रेकॉर्ड करण्याची खात्री करा | झोपण्याची आणि उठण्याची वेळ |
| रात्रीच्या जागरणाची वेळ | |
| रात्री जाग आल्यावर काय केले |

असे होते की दाब मोजल्यानंतर डिव्हाइस लगेच कफ पुन्हा फुगवण्यास सुरवात करते. याचा अर्थ असा की मागील वेळी डिव्हाइस मोजण्यात अक्षम होते. संभाव्य कारणेहे: तुम्ही तुमचा हात ताणला आहे किंवा कफ सैल झाला आहे. जर तुम्ही पहिल्यांदा मोजण्याचा प्रयत्न करता तेव्हा तुमचा हात आरामशीर असेल, तर एखाद्याला कफ घट्ट करायला सांगा जेणेकरून ते तुमच्या हातावर घट्ट बसेल (तुम्ही हे स्वतः करू शकता, परंतु एका हाताने ते घट्ट करणे अवघड होईल).
गहन शारीरिक व्यायाम(फिटनेस, जिम) ज्या दिवशी 24-तास रक्तदाब निरीक्षण केले जाते त्या दिवशी प्रतिबंधित आहे.
प्रक्रियेचे विरोधाभास आणि गैरसोय
प्रक्रियेमध्ये कोणतेही contraindication नाहीत.
तपासणीनंतर 1-2 दिवस हातामध्ये अस्वस्थता हे एकमेव दुष्परिणाम ओळखले जाऊ शकतात, कारण कफ दाबू शकतो.
आम्ही तुम्हाला प्रक्रियेदरम्यान येणाऱ्या संभाव्य गैरसोयींबद्दल देखील सांगू:
- झोपायला त्रास होतो. डिव्हाइस रात्रीच्या वेळी रक्तदाब देखील मोजत असल्याने, तुम्ही कफ पिळून तुमच्या हाताने किंवा प्राथमिक सिग्नलवरून जागे होऊ शकता. हे विशेषतः जे हलके झोपलेले आहेत त्यांच्यासाठी खरे आहे.
- कोपरवर हात पूर्णपणे वाकणे अशक्य आहे, कारण कफ जोडाच्या अगदी वर जोडलेला आहे. यामुळे गैरसोय होऊ शकते, उदाहरणार्थ, आपला चेहरा धुणे किंवा दात घासणे.
- आपल्याला शॉवर किंवा आंघोळ करण्यापासून परावृत्त करावे लागेल, कारण डिव्हाइस ओले होऊ शकत नाही.
हे सर्व प्रक्रियेचे तोटे आहेत. अचूक निदानासाठी ते सहन केले जाऊ शकते, जे एबीपीएम नंतर केले जाऊ शकते.
परिणाम डीकोडिंग
24-तास रक्तदाब निरीक्षण प्रदान करते संपूर्ण माहितीदिवसा आणि रात्री सिस्टोलिक आणि डायस्टोलिक रक्तदाबातील बदलांबद्दल.
प्रक्रियेनंतर दुसऱ्या दिवशी तुम्हाला परीक्षेच्या निकालासह एक पत्रक मिळेल.
हे सूचित करेल:
मध्यम दाबाने उच्च रक्तदाबाची तीव्रता निश्चित करणे
| सरासरी सिस्टोलिक रक्तदाब | सरासरी डायस्टोलिक रक्तदाब | |
|---|---|---|
| कमी दाब | दिवसा - 100 च्या खाली रात्री - 90 च्या खाली |
दिवसा - 65 च्या खाली रात्री - 50 च्या खाली |
| सामान्य | दिवसा - 100-135 रात्री - 90-120 |
दिवसा - 65-85 रात्री - 50-70 |
| बॉर्डरलाइन हायपरटेन्शन | दिवसा - 136-140 रात्री - 121-125 |
दिवसा - 86-90 रात्री - 76-85 |
| सौम्य उच्च रक्तदाब (ग्रेड 1) | दिवसा - 141-155 रात्री - 126-135 |
दिवसा - 91-100 रात्री - 76-85 |
| मध्यम उच्च रक्तदाब (ग्रेड 2) | दिवसा - 156-170 रात्री - 136-150 |
दिवसा - 101-110 रात्री - 86-100 |
| गंभीर उच्च रक्तदाब (ग्रेड 3) | दिवसा - 170 पेक्षा जास्त रात्री - 150 पेक्षा जास्त |
दिवसा - 110 पेक्षा जास्त रात्री - 100 पेक्षा जास्त |
रात्रीच्या वेळी रक्तदाब कमी होण्याची डिग्री साधारणपणे 10-20% असावी. रात्री अपुरा रक्तदाब कमी होणे हे आरोग्य समस्यांचे सूचक आहे.
झोपेच्या दरम्यान अपुरा रक्तदाब कमी होणे
नाडीचा दाब (वरच्या आणि खालच्या दाबांमधील फरक) 53 mmHg पेक्षा जास्त नसावा. कला. (आदर्श 30-40 mmHg). वाढलेली नाडी दाब समस्या दर्शवू शकते कंठग्रंथी, तसेच रक्तवहिन्यासंबंधी रोगांबद्दल. सह रुग्णांमध्ये मोठी मूल्येनाडीचा दाब उच्च रक्तदाबाच्या गुंतागुंत होण्याचा धोका वाढवतो.
रक्तदाब परिवर्तनशीलता ही दिवसा त्याच्या बदलाची डिग्री आहे. साधारणपणे, सिस्टोलिक रक्तदाब परिवर्तनशीलता 15 mmHg पेक्षा कमी असावी. कला., डायस्टोलिक - 12 मिमी एचजी पेक्षा कमी. कला. वाढलेली परिवर्तनशीलता कमी रक्तवहिन्यासंबंधी लवचिकता दर्शवते, ज्यामुळे स्ट्रोक आणि रेटिना रक्तस्त्राव होण्याचा धोका वाढतो.
रक्तदाब हा मानवी आरोग्याचा एक महत्त्वाचा सूचक आहे. कल्याण आणि परिणामी, एखाद्या व्यक्तीच्या जीवनाची गुणवत्ता यावर अवलंबून असते. परंतु अशी परिस्थिती असते जेव्हा या निर्देशकाचे एकच मोजमाप डॉक्टरांसाठी पुरेसे नसते. या प्रकरणांमध्ये, 24-तास रक्तदाब निरीक्षण (ABPM) निर्धारित केले जाते.
ते काय आहे आणि ते कसे केले जाते?

दैनिक रक्तदाब निरीक्षण हा एक वाद्य अभ्यास आहे जो दिवसभर या निर्देशकाचे निरीक्षण करतो. हे असे केले जाते: रक्तदाब मोजण्यासाठी रुग्णाच्या खांद्यावर एक कफ ठेवला जातो. विशेष ट्यूब वापरून, कफ रेकॉर्डरशी जोडला जातो. हे छोटे उपकरण नियमित अंतराने कफमध्ये हवा पंप करते आणि नंतर ते सोडते. दिवसा, मोजमाप सहसा दर 15 मिनिटांनी, रात्री - 30 मिनिटांनंतर घेतले जाते. संवेदनशील सेन्सर नाडी लहरी दिसण्याची आणि क्षीण होण्याची वेळ (पारंपारिक कोरोटकॉफ दाब मापनानुसार) निर्धारित करते. परिणाम डिव्हाइसच्या मेमरीमध्ये रेकॉर्ड केले जातात. त्यांचा वापर करून वाचल्यानंतर संगणक कार्यक्रमडॉक्टर कार्यात्मक निदानपरिणामांचे विश्लेषण करते आणि निष्कर्ष काढते.
हा अभ्यास काय दर्शवेल?
हा अभ्यास मानवी आरोग्यावर अनेक महत्त्वाचा परिणाम दर्शवितो.
- रुग्णाच्या नैसर्गिक वातावरणात निरीक्षण करताना जास्तीत जास्त आणि किमान रक्तदाब (सिस्टोलिक आणि डायस्टोलिक) आणि रुग्णालयात नाही.
- दिवसा आणि रात्रीच्या वेळी सरासरी रक्तदाब, जे रुग्णाला उच्च रक्तदाब आहे की नाही हे निर्धारित करेल. हे मुख्य सूचक आहे ज्यासाठी अभ्यास केला जातो.
- रक्तदाबाची सर्कॅडियन लय. रात्रीच्या वेळी रक्तदाब कमी न होणे स्ट्रोकच्या वाढीव जोखमीशी संबंधित आहे.
हा सर्व डेटा निदान करण्यात आणि योग्य उपचार निवडण्यात आणि नंतर त्याच्या प्रभावीतेचे मूल्यांकन करण्यात मदत करेल.
रक्तदाब स्वयं-मापन बद्दल

रक्तदाबाचे सतत स्वत: ची मोजमाप कमी मौल्यवान माहिती प्रदान करेल. ते रात्री चालवता येत नाही. जर एखादी व्यक्ती हेतुपुरस्सर जागृत झाली तर यामुळे दबाव वाढतो आणि परिणामांचे विकृतीकरण होते.
आपल्याला हे माहित असणे आवश्यक आहे की सर्वात अचूक परिणाम पारंपारिक मोजमापाद्वारे प्राप्त केले जातात (फोनंडोस्कोप वापरुन टोनचे निर्धारण). हे वापरणे चांगले आहे कारण मॅन्युअल इंजेक्शनमुळे दबाव कमी कालावधीसाठी वाढू शकतो. मनगटावर किंवा बोटावर दाब मोजणारी उपकरणे खूपच कमी अचूक असतात. आम्ही अशा उपकरणांची शिफारस करतो जी बॅटरीवर ऐवजी मेन पॉवरवर चालतात.
हे लक्षात घेतले पाहिजे की अंदाजे 5% रुग्णांमध्ये, दबाव निरीक्षण निर्देशक स्वयं-निरीक्षण डेटापेक्षा लक्षणीय भिन्न असतात. म्हणून, अभ्यास सुरू झाल्यानंतर लगेचच निदान कक्षामध्ये नियंत्रण मोजमाप करणे फार महत्वाचे आहे.
संशोधनाची तयारी कशी करावी
उपस्थित डॉक्टरांच्या शिफारशीनुसार, उच्च रक्तदाब उपचारांसाठी काही औषधे निरीक्षण करण्यापूर्वी बंद केली जाऊ शकतात. विशेषत: असे करण्यासाठी निर्देश दिल्याशिवाय, तुम्ही नेहमीप्रमाणे सर्व औषधे घ्यावीत.
कोपर-लांबीच्या बाही असलेला हलका टी-शर्ट आणि वर काही सैल कपडे घालण्याचा सल्ला दिला जातो, कारण रेकॉर्डर एका पिशवीत ठेवला जाईल आणि तुमच्या गळ्यात टांगला जाईल आणि तुमच्या हातावर कफ असेल.
अभ्यासापूर्वी, तुम्ही खाऊ शकता, पिऊ शकता आणि सामान्य जीवनशैली जगू शकता.
संशोधनादरम्यान कसे वागावे
कार्यात्मक निदान परिचारिका द्वारे तपशीलवार सूचना दिल्या आहेत. तिने रुग्णाला एक डायरी द्यावी ज्यामध्ये तो प्रत्येक रक्तदाब मोजताना (झोपेची वेळ वगळता) त्याच्या क्रिया आणि संवेदना लक्षात घेईल, तसेच औषधे घेणे आणि झोपेची वेळ.
प्रत्येक मोजमापाच्या सुरूवातीस, रुग्णाने थांबावे आणि त्याचा हात शरीराच्या बाजूने खाली वाढवावा, त्यास आराम द्या. मोजमाप पूर्ण केल्यानंतर, विषयाने डायरीमध्ये एक नोंद करणे आवश्यक आहे आणि व्यत्यय आणलेला धडा सुरू ठेवला पाहिजे. जर कफ घसरला तर तुम्हाला ते काळजीपूर्वक समायोजित करावे लागेल. ज्या ट्यूबमधून हवा पंप केली जाते तिला वाकण्याची परवानगी दिली जाऊ नये.
कफमध्ये दाब वाढणे अनेकदा तीव्र असते, परिणामी हात पिळून काढताना वेदना होतात. या भावना सहन केल्या पाहिजेत.
संशोधनासाठी संकेत
- कोरोत्कोव्ह पद्धतीचा वापर करून वारंवार मोजमाप करताना "बॉर्डरलाइन" रक्तदाबाची आकडेवारी ओळखली जाते.
- औषधे घेतल्यानंतर गंभीर हायपोटेन्शनचे भाग वगळण्यासह निवडलेल्या औषधांवर नियंत्रण.
- “पांढरा कोट हायपरटेन्शन” ची शंका, जेव्हा उच्च रक्तदाब केवळ वैद्यकीय कर्मचार्यांकडून मोजला जातो तेव्हाच नोंदविला जातो. जेव्हा कामाच्या ठिकाणी रक्तदाब वाढतो तेव्हा "कामाच्या ठिकाणी उच्च रक्तदाब" ची शंका.
- उपचारांना तीव्र उच्च रक्तदाब प्रतिरोधक.
वरील संकेत उपलब्ध असल्यास, विशेषतः मौल्यवान माहिती मिळवता येईल खालील गटरुग्ण:
- टाइप 1 मधुमेह मेल्तिस असलेले रुग्ण.
- "व्हाइट कोट हायपरटेन्शन" आणि "कामाच्या ठिकाणी हायपरटेन्शन."
- हायपोटेन्शनचे भाग.
- स्वायत्त मज्जासंस्थेचे विकार असलेले तरुण लोक.
- वृद्ध रुग्ण.
- उपचार परिणाम न करता उच्च रक्तदाब ग्रस्त रुग्ण.
अभ्यासासाठी contraindications
- तीव्रता त्वचा रोगज्या ठिकाणी कफ लावला आहे.
- तीव्रतेच्या वेळी रक्तस्त्राव होण्याच्या प्रवृत्तीसह रक्त जमावट प्रणालीमध्ये व्यत्यय.
- दोघांना दुखापत वरचे अंग, कफ द्वारे कम्प्रेशनची शक्यता काढून टाकणे.
- ब्रॅचियल धमन्यांची अशक्त patency, यंत्राद्वारे पुष्टी केली जाते.
- रुग्णाचा नकार.
- हृदयाच्या लयमध्ये लक्षणीय व्यत्यय तसेच उच्च रक्तदाब मूल्ये (200 मिमी एचजी पेक्षा जास्त) असल्यास अभ्यास निरुपयोगी असू शकतो.
"24 तास ब्लड प्रेशर मॉनिटरिंग - ABPM" या विषयावर "आरोग्य तज्ञ" कार्यक्रम









